 اجسام خارجی راههای هوایی معضلی تشخیصی و درمانی برای متخصصین گوش، گلو و بینی بهشمار میرود. علیرغم آگاهی عمومی و بهبود مراقبتهای اورژانسی، سالانه ۱۵۰ کودک بهعلت خفگی حاصل از اجسام خارجی بزرگ که میتواند راه هوایی را بهطور کامل یا نزدیک به کامل ببندد فوت میشوند. اغلب مرگها پیش از اینکه هیچ اقدام خاصی برای بیمار در بیمارستان صورت گیرد رخ میدهد. میزان مرگومیر سالانه ناشی از آسپیراسیون جسم خارجی در امریکا ۲۰۰۰–۳۵۰ مورد است. شایعترین عامل مرگ بهدنبال آسپیراسیون در بچهها اسباببازیهاست و شایعترین مواد غذایی که عامل مرگ بهدنبال آسپیراسیون هستند شامل هاتداگ، آبنبات و آجیل هستند. میزان مرگومیر جسم خارجی برونش و تراشه حدود ۱% است. گرچه نقش متخصص گوش، گلو و بینی پس از ارزیابی بیمار در بخش اورژانس توسط پزشک مراقبتهای اولیه شروع میشود، ولی هر دو آنها باید دید آگاهانهای نسبت به آسپیراسیون اجسام خارجی داشته باشند.
اجسام خارجی راههای هوایی معضلی تشخیصی و درمانی برای متخصصین گوش، گلو و بینی بهشمار میرود. علیرغم آگاهی عمومی و بهبود مراقبتهای اورژانسی، سالانه ۱۵۰ کودک بهعلت خفگی حاصل از اجسام خارجی بزرگ که میتواند راه هوایی را بهطور کامل یا نزدیک به کامل ببندد فوت میشوند. اغلب مرگها پیش از اینکه هیچ اقدام خاصی برای بیمار در بیمارستان صورت گیرد رخ میدهد. میزان مرگومیر سالانه ناشی از آسپیراسیون جسم خارجی در امریکا ۲۰۰۰–۳۵۰ مورد است. شایعترین عامل مرگ بهدنبال آسپیراسیون در بچهها اسباببازیهاست و شایعترین مواد غذایی که عامل مرگ بهدنبال آسپیراسیون هستند شامل هاتداگ، آبنبات و آجیل هستند. میزان مرگومیر جسم خارجی برونش و تراشه حدود ۱% است. گرچه نقش متخصص گوش، گلو و بینی پس از ارزیابی بیمار در بخش اورژانس توسط پزشک مراقبتهای اولیه شروع میشود، ولی هر دو آنها باید دید آگاهانهای نسبت به آسپیراسیون اجسام خارجی داشته باشند.
بهدلیل مشابهت ناشی از آسپیراسیون جسم خارجی با سایر بیماریها، ممکن است درمان به تاخیر افتد که این امر منجر به ایجاد عوارض میشود.
اگرچه سابقهی انتوباسیون راه هوایی به زمان بقراط برمیگردد ولی Killian در سال ۱۸۹۷ اولین کسی بود که از لولهی توخالی برای خارج کردن جسم خارجی استفاده کرد و استفاده از تلسکوپهای Rod-lens از سال ۱۹۷۰ رایج شد.
اپیدمیولوژی
اغلب موارد آسپیراسیون جسم خارجی در کودکان زیر ۱۵ سال اتفاق میافتد. در این گروه سنی تعداد مواردی که با علامت انسداد راه هوایی یا خفگی در اورژانس تحت درمان قرار میگیرند حدود ۹/۲۹ در هر صد هزار نفر جمعیت عمومی است. بیشترین شیوع در گروه سنی ۳-۱ سال است و بیش از ۲۵% موارد کودکان کمتر از یک سال هستند.
بهدلایل مختلفی در این گروه سنی میزان آسپیراسیون جسم خارجی بیشتر است: برای له کردن مناسب غذا دندان ندارند، در مکانیسم بلع آنها تطابق کامل وجود ندارد و بسته شدن یا بالا آمدن حنجره در هنگام بلع بهطور کامل صورت نمیگیرد. علاوه بر این، کودک در این سنین تمایل دارد اشیای مختلف را وارد دهان کند و همچنین موقع غذا خوردن راه برود یا بازی کند.
کودکان بزرگتر یا بالغین ممکن است نقایص آناتومیک یا نورولوژیک داشته باشند.
بیشترین گروهی که در معرض خطر آسپیراسیون جسم خارجی هستند کودکان ۳-۱ سال و افراد بالای ۷۰ سال هستند. آسپیراسیون اتفاقی اشیا در پسرها دو برابر شایعتر است. مواد گیاهی ۸۰-۷۰% موارد جسم خارجی را تشکیل میدهد و شایعترین مواد شامل بادام زمینی، دانهی هندوانه و تخم کدو است. اجسام پلاستیکی ۱۵-۵% موارد آسپیراسیون را تشکیل میدهد و اغلب بهدلیل رادیولوسنت بودن و عدم ایجاد واکنش در بدن دیرتر تشخیص داده میشود. در کشورهای مختلف با توجه به فرهنگ غذایی آنها اجسام خارجی متنوعی میتوانند مشکلآفرینی کنند.
در بزرگسالان مواد گیاهی، گوشت و استخوان شایعترین مواد هستند و در درجات بعدی وسایل و مواد بهکار رفته در دندان را میتوان نام برد. در مواردی نیز آسپیراسیون دندان بهدنبال تروما دیده میشود.
اغلب اجسام خارجی راه هوایی در برونش مستقر میشود. اجسام بزرگتر در حنجره و نای گیر میکند و باعث انسداد کامل و یک اورژانس حاد میشود.
اغلب اجسام خارجی برونش در بالغین در برونش اصلی راست قرار میگیرد که بهدلیل محل قرارگیری کارینا و زاویهی خاص آن است. در برخی مطالعات شیوع اجسام خارجی برونش راست و چپ در اطفال مساوی ذکر شده است.
انسداد حاد راه هوایی
انسداد کامل راه هوایی ناشی از اجسام خارجی یک اورژانس واقعی بهشمار میآید.
البته افزایش آگاهی عمومی و دسترسی به پرسنل اورژانس بهطور قابل توجهی میزان مرگومیر ناشی از انسداد حاد راه هوایی را کاهش داده است. مهمترین فاکتور در کاهش مورتالیتی، شناسایی فردی است که دیسترس حاد راه هوایی دارد. سرفه و تهوع در انسداد نسبی دیده میشود.
توصیههایی که برای برخورد با افراد مراجعه کننده با حالت خفگی بیان میشود شامل موارد زیر است:
۱- در کودکان کمتر از یک سال توصیه میشود که به پشت کودک ضربه زده و به قفسهی سینه فشار آورده شود.
۲- در کودکان بزرگتر از یک سال فشار دادن آرام به شکم در وضعیت خوابیده به پشت.
۳٫ در بزرگسالان توصیه میشود بیمار به وضعیت خوابیده، نشسته یا ایستاده باشد و از مانور Heimlich استفاده شود که در آن فشار به زیر دیافراگم وارد میشود.
ضربه زدن به پشت یا فشار به شکم در افراد با انسداد نسبی ممکن است موجب انسداد کامل شود و بنابراین توصیه نمیشود.
تشخیص
در اکثر موارد با گرفتن شرح حال تشخیص داده میشود. در بالغین آسپیراسیون بهصورت حالت خفگی بهدنبال خوردن و یا نگه داشتن جسم خارجی در دهان رخ میدهد. همچنین در بزرگسالان وقتی که فرد دیسترس تنفس بهدنبال استفاده از داروهای آرامبخش، الکل یا تروما دارد باید به جسم خارجی شک کرد.
علایم
در فردی که سرفهی شدید، دیسترس تنفسی و حالت خفگی حاد داشته باشد باید به آسپیراسیون جسم خارجی فکر کرد. در بچههایی که برای آسمی که تازه پیدا شده یا بهعلت برونشیت و پنومونی تحت درمان قرار میگیرند ولی پاسخ لازم داده نمیشود باید احتمال وجود جسم خارجی مورد نظر باشد بهخصوص اگر خسخس یکطرفه داشته باشند. به بیان دیگر، علایم آسپیراسیون جسم خارجی میتواند مشابه پنومونی، خروسک یا آسم باشد.
با شروع خسخس سینه در کودک باید به آسپیراسیون جسم خارجی شک کرد.
از نظر بالینی برای آسپیراسیون جسم خارجی سه مرحله در نظر میگیرند:
۱- فاز اولیه: شامل حالت خفگی، تهوع و سرفههای حملهای یا انسداد راه هوایی که در زمان آسپیراسیون رخ میدهد.
۲- فاز بدون علامت: که با استقرار جسم خارجی در محل علایم کاهش مییابد. این فاز میتواند ساعتها تا هفتهها ادامه یابد.
۳- فاز عوارض: که در اثر انسداد، خراشیدگی و عفونت، خونریزی از راه تنفس، عفونت ریه، کلاپس ریه، آبسه یا تب رخ میدهد.
بهطور کلی شرح حال و معاینه مهمترین راه تشخیص است.
اجسام خارجی حنجره
اجسام خارجی در حنجره ممکن است وضعیت اورژانسی پیش بیاورند که لازم باشد برای حفظ حیات بیمار پیش از انتقال به بیمارستان اقداماتی صورت گیرد. اجسام خارجی با شکل نامنظم و قرارگیری در وضعیت عمودی باعث انسداد نسبی میشود و اجازهی عبور هوا از کنار خود را میدهد. ادم ثانویهی حنجره ممکن است باعث انسداد کامل شود. این افراد علایم انسداد و خشونت صدا دارند. تاخیر در تشخیص منجر به عوارض میشود (تصویر ۱).
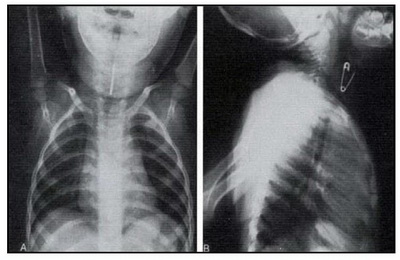
تصویر ۱
اجسام خارجی تراشه
این افراد علایم مشابهی دارند اما معمولاً خشونت صدا ندارند (تصویر ۲).
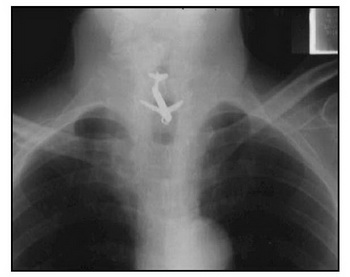
تصویر ۲
اجسام خارجی برونش
۹۰-۸۰% موارد جسم خارجی راههای هوایی را شامل میشود. بیماران با تریاد سرفه، خسخس سینه و کاهش صداهای تنفسی مراجعه میکنند. این تریاد در ۶۵% موارد دیده میشود و در ۹۵% موارد حداقل یکی از علایم وجود دارد. در فاز بدون علامت، بهعلت از بین رفتن علایم احتمال برطرف شدن مشکل داده میشود که این امر باعث تاخیر در تشخیص میگردد. معمولاً بروز ناگهانی خسخس سینه، بهخصوص وقتی یکطرفه باشد، مطرح کنندهی جسم خارجی برونش است. گاهی بهعلت ماهیت گیاهی (مثل حبوبات) جسم خارجی میتواند متورم شود یا واکنش و التهاب مخاط اطراف ایجاد کند و باعث انسداد کامل و در نتیجه کلاپس لوب درگیر شود (تصویر ۳).
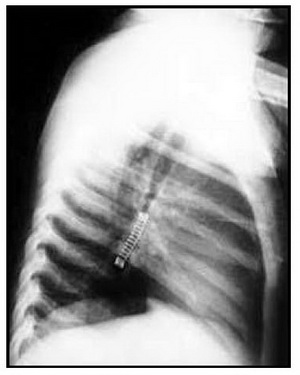
تصویر ۱-۳
تصویر ۲-۳
تشخیصهای افتراقی
از تشخیصهای افتراقی آسپیراسیون جسم خارجی میتوان موارد زیر را نام برد:
- برونشیت
- پنومونی: شامل پنومونی آسپیراسیون و پنومونیهای ویرال، باکتریال یا مایکوپلاسمایی
- آسم حاد
- انسداد راه هوایی
- برونشیولیت
- کروپ
- اپیگلوتیت.
ارزیابیهای رادیولوژیک
در اجسام خارجی حنجره و تراشه روش انتخابی، گرافی خلفی- قدامی و لترال نسج نرم گردن است و عکس سینه پیش از هر گونه اقدامی گرفته میشود.
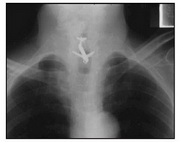
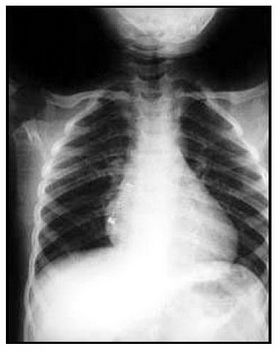
در اجسام خارجی برونش، رادیوگرافی میتواند نرمال باشد و آمفیزم انسدادی (پرهوایی ریه) بهعنوان علامت زودرس یا آتلکتازی (Consolidation) بهعنوان علامت دیررس وجود داشته باشد (تصویر ۴). حتی اگر شرح حال و معاینه قویاً جسم خارجی را مطرح کند باز هم باید گرافی خلفی- قدامی و لترال سینه انجام شود. در ضمن عکس قفسهی سینه در دم و بازدم نیز کمک خواهد کرد. اجسام خارجی کوچک ممکن است در رادیوگرافی مشخص نشود.
آسم و موکوس پلاک میتواند در رادیوگرافی مشابه جسم خارجی باشد. در یک بررسی ۳۵% افراد با جسم خارجی، گرافی نرمال داشتند. در بیمارانی که مشکوک به وجود جسم خارجی هستند انجام آندوسکوپی بسیار بااهمیت است چون رادیوگرافی منفی برای رد کردن وجود جسم خارجی کافی نیست.
جدیداً CT بهعنوان روش تصویربرداری انتخابی در بیماران Stable با شک به آسپیراسیون مطرح است، خصوصاً در مورد اجسامی که اوپاک نیستند. CT روش دقیقی در شناسایی و لوکالیزه کردن اجسام خارجی است و زمانی که گرافیهای ساده کمک نکند، میتواند مورد توجه قرار گیرد.
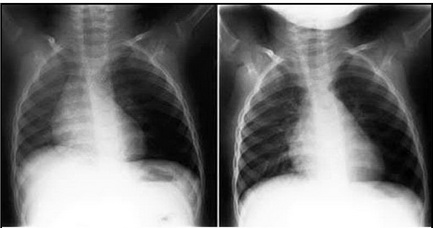
تصویر ۴: پرهوایی ریه بهدنبال جسم خارجی
اقدامات درمانی
اغلب مراجعهکنندگان به بیمارستان فاز حاد را گذراندهاند و دیسترس تنفسی ندارند. در مواردی که دیسترس تنفسی وجود دارد اقدامات اولیه شامل اکسیژن یا حتی انتوباسیون است. گرافی استاندارد خلفی- قدامی و لترال سینه برای خارج کردن جسم خارجی کمک میکند.
خارج کردن جسم خارجی با برونکوسکوپی روش ارجح برای اجسام خارجی تراشه و برونش است.
سایز و نوع آندوسکوپ با توجه به سن بیمار و محل جسم خارجی انتخاب میشود. برای کودکان، برونکوسکوپی تحت بیهوشی عمومی و در اتاق عمل انجام میشود. بزرگسالان ممکن است برونکوسکوپی را درحالت بیداری و تحت بیحسی با اسپری لیدوکایین (۴%) تحمل کنند. وسایل باید برای انجام عمل، مناسب و کافی باشد و همهی اعضای تیم آندوسکوپی ورزیده باشند تا عارضهای ایجاد نشود. در صورتی که مراکز مجهز یا پرسنل کارآزموده وجود نداشته باشد، باید بیمار به مرکز بالاتر و مجهزتر ارجاع شود. دادن استرویید و آنتیبیوتیک پیش از عمل باعث کاهش عوارض از قبیل ادم و عفونت راه هوایی میشود.
عوارض
پیش از قرن بیستم میزان مرگومیر بهدلیل اجسام خارجی بالا بود. در یک بررسی ارایه شده در سال ۱۸۸۲ در ۹۳۷ مورد برونکوتومی ۲۷% مورتالیتی وجود داشت. در حال حاضر این میزان به ۲% یا کمتر رسیده است.
اغلب عوارض بهدلیل تاخیر در تشخیص و درمان است. تشخیص زودرس رابطهی مستقیم با کاهش عارضه دارد.
اجسام خارجی لارنگوتراکئال در ۴۵% موارد با عوارض ماژور همراه هستند و ۶۷% عوارض بهدلیل تاخیر بیش از ۲۴ ساعت ایجاد میشود. پنومونی و آتلکتازی شایعترین عوارض بهدنبال خارج کردن جسم خارجی است و درمان آنتیبیوتیک و فیزیوتراپی در این موارد کمککننده است. از عوارض دیگر میتوان خونریزی، پنوموتوراکس، ادم و التهاب حنجره را نام برد. ممکن است بافت جوانهای و تنگی در محل جسم خارجی ایجاد شود که بهعنوان عارضهی طولانیمدت در نظر گرفته میشود.
|
این کار برای
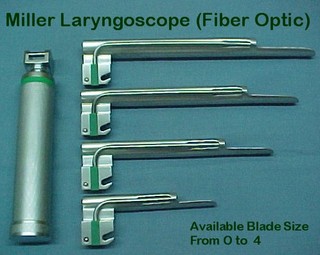
انواع لارنگوسکوپ
ملاحظات خاص در لوله گذاری تراشه:
شاخص هایی که نشان میدهد لوله گذاری آسان است یا مشکل؟ -فک تحتانی جلو آمده(دیدن حنجره را دچار اشکال میکند-تیغه بزرگتر یا تیغه مستقیم بهتر است) -عدم توانایی در باز کردن دهان(آنکلیوزمفصل گیجگاهی فکی و یا تریسموس- پیش آگهی خوب نیست-لوله گذاری مشکل است -بهتر است در حالت بیداری و اسپری لیدو کایین لوله گذاری شود و رفلکس بلع از بین نرود) -دهان کوچک که لارنگوسکوپ فضای مانده را پر می کند. -دندان های جلو آمده یا شل بودن آنها(هیچگونه فشار به آنها وارد نشود واز نظر خطر شکستن دندان ویا افتادن به حلق مشاوره دندانپزشکی قبل از عمل الکتیو بهتر است.در موارد اورژانس اگر بیمار هوشیار است توضییح داده شود که احتمال دارد که دندان شل صدمه ببیند.) چاقی و کوتاه بودن گردن(حنجره بالاتر از محل طبیعی قرار میگیرد و استفاده از استیلت ممکن است سودمند باشد عوارض لوله گذاری تراشه آسیب به لب ها-شکستن دندان-خراشیدگی حلق-کنده شدن بافت آدنویید-خونریزی زیر مخاطی تار های صوتی-خونریزی از بینی-آمفیزم مد یاستین یا زیر جلدی-پنوموتراکس-ورم حنجره وادم تراشه و عفونت راه هوایی-حساسیت به ژل لوبریکانت-زخم تار های صوتی -زخم مخاط قدامی تراشه به خاطر تحریک و حرکت لوله -فلج تار های صوتی -آسپره نمودن بیمار-لذا لوله گذاری توسط فرد ماهر و بدن اعمال خشونت انجام شود. نحوه لوله گذاری تراشه: ارتفاع تخت را صورت بيمار درسطح گزيفوييد ما قرار گيرد.زير سر افراد بزرگسال يك بالش كوچك قرار دهيد و در پوزيشن sniffing (پوزيشني كه در اين حالت راه هوايي مستقيم و ديد خوبي دارد) قرار دهيد. لارنگوسكوپ را در دست چپ بگيريد (انگشتان به صورت پلكاني در دسته و تيغه قرار ميگيرد)وهرگز به صورت مشت بسته در دست نگيريد سپس با استفاده از انگشت شست و اشاره دست راست آرواره ها را از هم جدا كنيد تا لبها بين لارنگوسكوپ و دندانها فشرده نشود.تيغه از كنار راست زبان عبور دهيد و كم كم به سوي مركز و طرف چپ هدايت كنيد (زبان جارو ميشود) نوك تيغه لارنگوسكوپ بين اپي گلوت و قاعده زبان قرار گيرد و حالا بدون فشار به دندان ها و اهرم كردن لارنگوسكوپ به بالا وجلو برده شود كه در اين حالت ليگامانهاي هيپو گلوتي كشيده مي شود و اپي گلوت به بالا وبه طرف تيغه خم مي شود حالا گلوت را ميبينيد و بآساني لوله گذاري را مي توانيد انجام دهيد .فقط كافي است كاف لوله تراشه از گلوت عبور كند . كنترل صداي تنفسي ريتين با فشرده بگ و اطمينان از صحت كار و فيكس كردن درست لوله تراشه.هرگز اعتماد بنفس خود را از دست ندهيد چون شما راه باز كردن راه هوايي و حفظ آنرا ميدانيد .موفق باشيد.
مدت زمان لوله گذاري تراشه يك دقيقه است. يا اينكه نفس خود را حبس كنيد زماني كه خودمان نياز به تنفس مجدد پيدا كرديم بايد سعي در لوله گذاري را خاتمه وپس از o2 تراپي مجددا" سعي كنيم.هرگز بيمار هيپو كسي را تحمل نكند.يك ايروي مناسب نيز در دهان قرار دهيد . لوله گذاري تراشه در اطفال چند تفاوت در آناتومي اطفال وجود دارد كه لوله گذاري را مشكل ميكند: زبان بزرگ-گردن كوتاه-فك تحتاني كوچك-تارهاي صوتي در محلي بالاتر (محاذات c4) قراردارد ولي در بالغين در محاذات c6 .-اپي گلوت باريك و دراز و U شكل كه با تار هاي صوتي زاويه 45 درجه ميسازد. باريكترين قسمت در قسمت غضروف كريكوييد است(به همن علت در اطفال از لوله تراشه بدون كاف استفاده ميشود چون با پر كردن كاف به اين ناحيه فشار وارد شده باعث ادم و انسداد مجرا ميگردد . لوله تراشه بدون كاف تا 8 سالگي مورد استفاده قرار مي گيرد(در بالغين باريكترين قسمت ناحيه تار هاي صوتي است) ضمنا" تنفس در نوزادان از را ه بيني است و اساسا" ديافراگماتيك (هواي اضافه اگر وارد معده نوزاد شود مستعد اختلال تنفسي ميشود).از لارنگوسكوپ تيغه مستقيم در نوزادان و شير خواران استفاده ميشود(ميلر شماره صفر براي نوزادان و يك براي شير خواران).ماسك رندل بيكر ساكrendel-baker-soucec بدون بالشتك در نوزادان به دليل نداشتن فضاي مرده بهتر است.snifing position بهترين است واكستانسيون زياد باعث اشكال در ديدن حنجره مي شود و به جاي كاف از پگ حلقي استفاده ميشود (گاز نمدار طوري كه حتي يك قطره آب از آن نچكد).
|
انسداد راه تنفسی بیماران
سیستم تنفسی اکسیژن هوا را طی دم گرفته و وارد خون می نماید سپس خوا این اکسیژن را به سلولهای بدن میرساند سیستم تنفسی به مجاری فوقانی وتحتانی تقسیم می شود.
مجاری هوایی فوقانی شامل:
دهان وبینی حلق اپی گلوت(به صورت دریچه ای عمل می کند که هنگام بلع آب وغذا نای را می بندد) حنجره مجاری هوایی تحتانی تراشه که تحت عنوان نای شناخته می شود برونش ها وبرونشیولها ریه ها ریه ا توسط دو لایه بنام پرده جنب احاطه می شوند در صورت سوراخ شدن این پرده ها درجریان صدمان وارده به قفسه سینه هوا وارد فضای پلور شده وباعث روی هم خوابیدن ریه ا شده و تنگی نفس بسیار شدید برای بیمار ایجاد می کند .
دیافراگم:
عضله ایست که حفره قفسه سینه را از حفره شکمی جدا می سازد وعضله اصلی درگیر در تنفس است در اپر ضربه به دیافراگم در جریان تصادفات یا سایر موارد بیمار دچار نشانه های تنگی نفس شدید می شود .
مکانسیم تنفس:
دم بازدم طی فرایند دم دیافراگم وعضات بین دنده ای منقبض می شوند بدنبال آن هوا از طریق بینی ودهان به درون ریه ها کشیده می شود بازدم: طی بازدم دیافراگم وعضلات بین دنده ای شل می شوند وباعث خروج هوا از ریه ها می شود
هیپوکسی:
در واقع توزیع ناکافی اکسیژن به سلولهاست ودر اپر علل متفاوتی از جمله انسداد راه هوایی تنفس ناکافی-استنشاق گازهای سمی مسمومیت با بعضی داروها مانند مرفین وسکته مغزی –و صدمات قفسه سینه اتفاق می افتد نشانه های هیپوکسی خفیف تا متوسط تاکی پنه(افزایشسرعت تنفس) دیس پنه( تنگی نفس) پوست رنگ پریده وسرد تاکی کاردیا(افزایشضربان قلب) هایپر تانسیون( افزایش فشار خون) بیقراری عدم آگاهی به زمان و مکان سردرد سیانوز یا رنگ خاکستری مایل به آبی نشانه دیررس هیپوکسی است وممکن است در چند ناحیه بدن اتفاق بیفتد سیانوز عمدتا در اطراف لب ودهان واطراف بینی- در بستر ناخنها در ملتحمه(ناحیه قرمز رنگ بین کره چشم و پلکها )- مخاط دهان( بین لبها ولثه و روی زبان) دیده می شود .
در بیماران سیاه پوست بستر ناخنها بیشتر رنگ پریده می شودتا سیانوتیک در بیماران سیاه پوست حتما مخاط دهان یا ملتهمه را از نظر سیانوز بررسی کنید.
ارزیابی هوایی باز بودن راه هوایی برای تنفس و اکسیژناسیون کافی ضرورت دارد لذا ارزیابی راه هوایی یکی از نخستین اجزاء ارزیابی اولیه بیمار است سطح هوشیاری بله بیمار با وضعیت راه هوایی او تطابق خوبی دارد راه هوایی بیماری که هوشیار وپاسخگوست وبا صدای طبیعی با شما صحبت می کند باز است .
بیماری که دچار کاهش سطح هوشیاری است یا دچار عدم چاسخگویی کامل است معمولا نمی تواند راه هوایی خود را حفظ نماید ودر معرض انسداد یا بسته شدن راه هوایی قرار دارد زبان شل شده به عقب بر می گردد و حلق را می بندد همچنین ممکن است راه هوایی بر اپر صدماتی چون سوختگی وتروما به بافت نرم صورت ومجاری هوایی فوقانی دچار انسداد گردد .
صداهای ذیل صداهایی هستند که انسداد راه هوایی را نشان میدهند:
خر خر کردن قار قار کردن(شبیه صدای قار قار کلاغ) استریدور یک صدای خشن وپر طنین که طی دم شنیده می شود و مشخصه انسداد شدید مجاری هوایی فوقانی به دلیل ادم حنجره است .
باز کردن دهان:
باز کردن دهان بیماری که دچار عدم پاسخگویی یا کاهش سطح هوشیاری شده برای لرزیابی راه هوایی ضروریست این کار با تکنیک انگشت متقاطع انجام می شود پ بالا وپشت سر بیمار زانو بزنید
۲- انگشت شست واشاره یک دست را به حالت متقاطع روی هم قرار دهید
۳- انگشت شست را روی دندان های پیشین تحتانی وانگشت اشاره را روی دندانهای پیشین فوقانی قرار دهید
۴- برای باز کردن دهان از حرکت قیچی ماننداین دو انگشت استفاده نمایید درون دهان را از نظر وجود استفراغ ـخون –ترشحات دندان شکسته یا اجسام خارجی که می تونانند باعث انسداد راه هوایی شوند مشاهده نمایید.
هر گونه ماده خارجی را از دهان ساکشن نمایید اگر ابزار ساکشن در دسترس نباشد بیمار را به پهلوبچرخانید ( اینکار را تنها در صورتی انجام دهید که هیپگونه شکی به وجود آسیب ستون مهره ها نداشته باشید ) و مایعات را با استفاده از انگشت اشاره و میانی که درون یک پارچه یا گاز پیپیده شده اند خارج نمایید.
اگر می توانید اجسام خارجی مانند غذا دندان شکسته یا دندان مصنوعی را مشاهده کنید دهان را با انگشت اشاره جارو کنید و این مواد را خارج کنید اینکار رابه سرعت انجام دهید بسیار مواظب باشید زیرا ممکن است بیمار دستان شما را گاز بگیرد – عق بزند یا استفراغ نماید
باز کردن راه هوایی با استفاده از مانور سر عقب چانه بالا و مانور باز کردن فک با فشار بطور دستی مانور سر عقب چانه بالا HEAD-TILT-CHIN-LIFT این مانور در افرادیکه مشکوک به آسیب ستون مهره ها نیستیم استفاده می شود.
روش انجام مانور
۱- یک دست خود را روی پیشانی بیمار قرار داده و فشار محکم وبه سمت عقب با کف دست به آن وارد نموده و سر را به عقب بکشید نوک انگشتان دست دیگر را زیر قسمت استخوانی فک تحتانی قراردهید
۲- چانه را جلو بیاورید و ضمن حمایت فک سررا تا حد امکان به عقب بکشید بافت نرم زیر چانه را فشار ندهید زیرا می توناد باعث انسداد راه هوایی شود
۳- فشار روی پیشانی بیمار با دست دیگر را ادامه دهید تا سربه عقب نگه داشته شود
۴- چانه را بالا بکشید تا دندانها نزدیک بهم قرار گیرند
۵- اگر بیمار دندان مصنوعی دارد باقی گذاشتن آنها در جای خود احتمال ایجاد انسداد با لبها را کاهش میدهد اگر قادر به مدیریت دندانها نباشیم آنها را خارج می کنیم .
مانور سر به عقب چانه بالا در کودکان وشیر خواران روش انجام مشابه بزرگسالان است با این تفاوت که در شیر خواران سر باید بطور آرامتر به عقب برده شود به دلیل بزرگ بودن سر گاه لازمست که برای باز نگه داشتن راه هوایی بالشی را پشت شانههای بیمار بگذاریم و تنها از انگشت اشاره یه دست برای بلند کردن چانه وفک استفاده می گردد و مراقب باشید تا بافت نرم زیر چانه را نفشارید زیرا باعث انسداد راه هوایی می شود .
مانور باز کردن فک با فشار JAW-THRUST MANEUVER
در صورت شک به آسیب ستون مهره ها سروگردن باید در وضعیت خنثی قرار داده شود و در این وضعیت و در خط وسط حفظ گردند
اینکار بدان معنی است که سر به پهاو نچرخیده به جلو یا عقب خم نشود در این بیماران از مانور بازکردن فک با فشار استفاده می شود مراحل انجا مانور بالای سر بیمار زانو بزنید ارنجهای خود را بر روی سطحی که بیمار روی آن دراز کشیده قرار دهید و دستان خود را در دو طرف سر بیمار بگذارید
۲-زوایای فک تحتانی بیمار در هردو طرف را مشت کنید با هردو دست فک را به جلو بکشید اینکار زبان را به جلو حرکت داده واز راه هوایی دور می زکند در صورت عدم شک به وجود صدمه ستون مهره ها می توان سر را به عقب کشید
۳-درصورت بسته بودن لب ها با انگشت شست خود لب تحتانی را به عقب بکشید کنترل راه هوایی وتهویه اولین وحیاتی ترین اقدام در ارزیابی اولیه هر بیماری است که با او روبرو می شوید انسداد راه هوایی تهدیدی فوری برای حیات بیمار و یک اورژانس واقعی است.
علل انسداد راه هوایی عبارتند از:
زبان اجسام خارجی تروما اسپاسم وادم حنجره آسپیراسیون زبان شایهترین علت انسداد راه هوایی است اجسام خارجی: قطعات بزرگ غذا که بخوبی جویده نشده اند با گیر کردن در قسمت تحتانی حلق می توانند باعث انسداد راه هوایی فوقانی شوند.
تروما:
در تروما بویژه زمانی که بیمار هونشیار نیست دندان شل شده استخوانهای شکسته صورت و بافتهای متورم یا کنده شده ممکن است راه هوایی را مسدود کنند اسپاسم وادم حنجره می تواند
بعلت تروما- آنافیلاکسی التهاب اپی گلوت واستنشاق هوای بسیار داغ دود یا مواد سمی است
آسپیراسیون:
مواد استفراغی شایعترین مواد آسپیره شده هستند
علائم ونشانه های انسداد راه هوایی :
- گرفتن گردن با دست
- عدم وجود صداهای تنفسی یل تنفس پر سر وصدا
- عدم توانایی صحبت یا سرفه
- بیقراری نگرانی وگیجی پیشرونده
- سیانوز و عدم پاسخ گویی
- اقدامات اورژانس برای رفع انسداد کامل:
- استفاد ه از مانور هیم لیخ می باشد
- اگر بیمار ایستاده یا نشسته پشت سر او ایستاده ودستان خود را دور کمر او حلقه کنید آرنج شما باید خارج و دور از دنده ها باشد
- با یک دست دست دیگر را مشت نموده و انگشت شست را در خط میانی شکم کمی بالای ناف در فاصله خوبی از زائده گزیفوئئد بگذارید
- انگشت شست باید به طرف شکم بیمار باشد
- مشت خود را با فشار محکم به سمت درون و بالای شکم بیمار بزنید تا ۵ با ر اینکار را تکرار کنید هر فشار باید مجزا وجداگانه اعمال شود
علائم حیاتی شامل درجه حرارت، نبض، تنفس و فشارخون می باشد. وضعیت سلامتی بدن با این شاخصها مشخص می شود. با این شاخصها می توان وضعیت هوشیاری و درد را نیز اضافه نمود.

فرد باید قبل از ورود بیمار از حضور دستگاه های اندازه گیری علائم حیاتی و صحت کارکرد آن مطمئن باشد. خرابی دستگاه ها علاوه بر اتلاف وقت ، موجب سلب اعتماد بیمار نیز می شود. قبل از عمل باید علائم حیاتی بیمار بعنوان مبنا گرفته شود. علائم حیاتی شاخص وضعیت بیمار است و مبنای تصمیم گیریهای بالینی است.

نبض
نبض احساس تکان خوردنی است که با لمس یک شریان سطحی بوجود می آید یا اینکه بروی نوک قلب (Apex) شنیده می شود. در واقع در اثر موج خونی که از انقباض بطن چپ بوجود می آید نشات می گیرد. خصوصیات نبض شامل تعداد، کیفیت، ریتم و قدرت می باشد. تنظیم نبض بطور طبیعی توسط گره سینوسی دهلیزی قلبی (SA node) است که به آن ریتم سینوسی گفته می شود. اگر نبض منظم نباشد به آن دیس ریتمی (Dysrhythmia) گفته می شود. تعداد طبیعی نبض در سنین مختلف متفاوت است. بطور متوسط در نوزاد تعداد طبیعی نبض 140 در دقیقه، در دو تا شش سال 100 در دقیقه و در بالغین 80 در دقیقه می باشد. کاهش تعداد نبض (Bradycardia) و افزایش آن (Tachycardia) نامیده می شود که عوامل مختلفی بروی آن اثر می گذراند. داروها می توانند در کاهش یا افزایش ضربان قلب موثر باشند. قدرت نبض بدین معنا است که نبض با چه قدرتی به در هنگامی که آن را لمس می کنید به دست شما ضربه می زند این مقیاس خیلی دقیق نیست ولی بسیار کمک کننده است:
قدرت نبض صفر: نبض احساس نمی شود.
قدرت نبض یک: نبض نخی شکل: براحتی احساس نمی شود و زود گم می شود.
قدرت نبض دو: نبض ضعیف: از حالت طبیعی کمی ضعیفتر است و با مختصر فشاری گم می شود.
قدرت نبض سه: نبض طبیعی: براحتی لمس می شود.
قدرت نبض چهار: نبض جهنده یا کوبنده: نبض قوی و با فشار متوسط هم از بین نمی رود.

نبض را می توان با دست، استتسکوپ یا دستگاه مانیتورینگ پایش کرد. اگر با دست بخواهید نبض را حس کنید باید از مکانهائی است فاده کنید که شریانها سطحی و به سطح پوست نزدیک شده اند مانند نواحی تمپورال، کاروتید، براکیال، رادیال، فمورال، پوپلیتئال، تیبیالیس خلفی و دورسال پدیس باشد.
از استتسکوپ برای شنیدن صدای قلب در قفسه صدری (Apical) استفاده می شود. دیافراگم آن مخصوص شنیدن صداهای پرفرکانس و بل مخصوص شنیدن صداهای کم فرکانس و بم است. اگر بین تعداد ضربان قلب در ناحیه اپیکال و رادیال تفاوتی باشد آنرا نقص نبض می گویند. ناحیه اپیکال در پنجمین فضای بین دنده ای که با استرنوم حدود 8 سانتیمتر فاصله دارد.

اهمیت خون دماغ به عوامل زمینه ساز آن مربوط می شود.در وقع خون دماغ یک علامت است از وقایعی که درون بدن اتفاق افتاده و سلامت را تهدید می کند.

خون دماغ شدن چند دلیل عمده دارد.
1-خشکی مخاط بینی:
این نوع خون دماغ بیشتر در کودکان شایع است. با تابش نورمستقیم خورشید به سر، مخاط بینی رطوبت را داز دست داده و ممکن است به خون ورزی از بینی منجر شود.

2- ناهنجاری های ساختمانی:
پولیپ ها و سایر اختلالات دیواره های داخلی بینی از علل دیگر خونریزی های بینی محسوب می شوند.در این موارد، فرد علاوه بر خونریزی بینی از مشکلات دیگری چون گرفتگی بینی، تکلم تو دماغی و تنفس مشکل به هنگام خواب رنج می برد.
شایع ترین علت خونریزی بینی، آسیب بینی است. در ضربه های شدید، امکان دارد شکستگی غضروف یا حتی شکستگی سپتوم بینی رخ دخد و در ضربه های خفیف همچون دستکاری های ساده بینی نیز با آسیبی که به مخاط بینی وارد می شود، خونریزی رخ می دهد. نکته ی مهم اینجاست که خونریزی های ناشی از ضربه و آسیب دیدگی، دیر بند می آیند و فرد را بسیار آزار می دهند.

4-فشار خون بالا:
دردسر ساز ترین خونریزی بینی، رمانی است که به دنبال بالا رفتن ناگهانی فشار خون در افراد مستعد رخ می دهد. این نوع خونریزی معمولا در پشت مخاط بینی ایجاد می شود و به این صورت است که علاوه بر مقداری خون که از بینی خارج می شود، فرد احساس می کند که حجم عظیمی از خون مدام وارد حلقش می شود و حالت بسیار نا خوشایندی به وی دست می دهد. خطر این نوع خون ریزی بسیار زیاد است چرا که هم کنترل آنها بسیار مشکل و نیاز مند اقدامات ارژانسی و تخصصی پزشکی است و هم خطر شوک ناشی از خونریزی و افت شریع فشار خون در کمین فرد است.

5-دارو ها:
کسانی که وارفارین، آسپیرین، کلوپید گرل و بروفن به مقدار زیاد مصرف می کنند باید بدانند این دارو ها با کاهش خاصیت انعقاد پذیری خون می توانند رمینه ساز بروز خونریزی های بسیار شدید از راه بینی و سایر مخاط های بدن شوند.

در تمامی این حالت ها باید با انگشت شصت و سبابه بخش غضروفی شکل بینی را محکم فشار داده و چنانچه خونریزی شدید باشد باید سریع ابه پزشک مراجعه کرد.

شدت گرمازدگي
دماي بدن در اثر سوخت و ساز مواد غذايي ايجاد مي شود. براي اينكه دماي بدن هميشه در حد تقريباً ثابتي قرار گيرد، حرارت اضافي از طريق 4 روش: تنفس، تعريق، تشعشع و هدايت از بدن دفع مي شود.
دماي بدن تقريباً هميشه روي 2/37 درجه سانتي گراد بوده و مركز تنظيم دما در مغز به وسيله روش هاي بالا، مانع از بالا يا پايين رفتن شديد حرارت بدن مي شود.
هرگاه فرد در برابر گرما قرار گيرد، بدن بهوسيله افزايش ميزان تعريق و تنفس و همچنين فرستادن خون بيشتر به پوست، سعي مي کند فرد را خنک کند.
آسيب هاي حاصل از گرما به تناسب شدت آن، به سه گروه تقسيم مي شوند:
1- گرمازدگي خفيف 2- گرمازدگي متوسط 3- گرمازدگي شديد

عقرب گزيدگي
عقرب ها (Scorpion) وابسته به عنكبوتيان هستند . در دنيا گونه هاي متعددي عقرب وجود دارد كه تنها تعدادي محدود براي انسان خطر ناك هستند .عقرب بيشتر در آب هواي گرم و شب ها فعال هستند و به اين علت رعايت نكات ايمني در مورد جلوگيري ار عقرب گزيدگي به خصوص در مناطق گرمسيري و به هنگام تاريكي هوا اهميت دارد . (مثل پوشيدن جوراب ، شلوار و كفش مناسب ، تكان دادن كفش و لباس قبل از پوشيدن و غيره )

سم يكنوع عقرب به نام سنتروروئيد اسكالپچراتوس (Centruroides Sculpturatus) شديداً كشنده است (عقزب كوچك و زرد رنگ با يك توبركول كوچك روي پشت , و به طول 2.5 تا 7.5 سانتي متر , كه به آن عقرب جرار نيز گفته مي شود ) .
نكته : خطرناك ترين عقرب در ايران عقربي است به نام گارديم كه محل زيست آن خوزستان است .
علايم و نشانه ها
پس از چند دقيقه از گزش عقرب كه عموماً در اندام ( دست و پا ) اتفاق مي افتد علايم زير مشاهده مي شود:
-
درد , تاول , قرمزي , تورم
با گذشت چند ساعت از گزش ، ممكن است علايم زير در فرد مشاهده شود :
-
تند شدن نبض
-
بالا رفتن فشار خون
-
سرگيجه ، حالت تهوع و استفراغ
-
بي اختياري ادرار و مدفوع
-
تنگي نفس
-
تشنج
-
افزايش ترشح بزاق
عقرب گزيدگي اغلب خطر ناك نيست و تنها باعث بروز علايم و نشانه ها موضعي در محل گزش مي گردد. با اين وجود بايد كمك هاي اوليه ضروري را براي مصدومين انجام داد و خطر ناك بودن يا نبودن عقرب و شدت مسموميت را به كادر درماني و پزشك واگذار كرد .

كمك هاي اوليه
-
ارزيابي صحنه حادثه ، دور كردن يا پرهيز از خطر ، در خواست كمك در صورت لزوم
-
ارزيابي اوليه مصدوم و انجام مراحل ABC و ديگر كمك هاي اوليه ضروري در صورت لزوم
-
بي حركت نگه داشتن مصدوم و ثابت نگه داشتن عضو گزيده شده
-
كمپرس سرد ( نكته از گذاشتن يخ به صورت مستقيم بر روي اندام خود داري كنيد . )
-
استفاده از دستگاه مكنده مخصوص جهت خارج كردن سم ( در صورت عدم وجود دستگاه مكنده مخصوص , استفاده از ساكشن و يا مكيدن محل گزش توسط دهان مي باشد ).
-
انتقال سريع به مركز درماني
در برخي موارد و در صورت شديد بودن مسموميت در مراكز درماني از پادزهر سم عقرب براي خنثي سازي سم و درمان فرد استفاده مي شود .البته اين كار بايد با دستور پزشك و تحت نظارت مستقيم او انجام شود .
در مورد بريدن و مكيدن محل زخم با دهان توافق نظر وجود ندارد . بعضي صاحب نظران با اين كار مخالف هستند و عده اي استفاده از اين روش را مجاز مي دانند .
در برخي از كتب بستن بالاي محل گزش با هدف تاخير در جذب سم توصيه شده است . براي اين كار بايد :
1- از پارچه , باند يا يك وسيله ي مناسب ديگر با عرض حداقل چهار تا پنج سانتي متر استفاده كنيد .
2- پارچه , باند يا وسيله مورد نظر را حدود پنج سانتي متر بالاتر از محل گزش ( يعني قسمتي از اندام كه به تنه مصدوم نزديك تر است ) ببنديد .
3- پارچه يا باند بايد به حدي محكم بسته شود كه تنها باعث كندشدن جريان لنف و خون سياهرگي در اندام مربوطه گردد . توجه داشته باشيد كه اين كار به هيچ وجه نبايد باعث اخلال در جريان خون سرخرگي اندام مبتلا گردد . به اين منظور , پارچه يا باند بايد به صورتي بسته شود كه يك انگشت به راحتي از زير آن عبور كند و همچنين باعث قطع نبض در نقاط انتهايي اندام مبتلا نگردد.
توجه : در صورت نزديك بودن مراكز درماني بهتر است بدون فوت وقت و انجام اقدامات اضافي مصدوم را هر چه سريعتر به مراكز درماني منتقل كنيد .
گزيدگي عقرب در افراد پير , كودكان , نوزادان و افراد مصدوم خطرناك تر است . همچنين اگر گزش متعدد يا نزديك سر و صورت يا گردن مصدوم باشد , خطزناك تر از گزش اندام ( دست و پا ) خواهد بود . به ياد داشته باشيد كه علايم گزيدگي با عقرب " گارديم " در ابتدا بسيار خفيف و ناچيز است و همين مسئله اغلب باعث عدم مراجعه به موقع فرد به مراكز درماني مي گردد . اما مراجعه به مراكز درماني لازم و ضروري است و تاخير مي تواند منجر به بروز علايم مختلف مسموميت , از بين رفتن بافت هاي بدن در محل گزش يا حتي در موارد شديد منجر به مرگ فرد گردد .
گرما هم شروع به خودنمايي كرده است. همه ما تا حدي با مشكلات فصل گرما آشنا هستيم. بهخصوص اگر ناچار باشيم ساعتهايي از روز را در خيابان باشيم، ميبينيم كه بيشتر مردم (و خودمان) كلافه، خسته و كمتحمل هستند...

واقعا گرما فرساينده است و به نظر ميرسد كه روي بيشتر افراد، اثر منفي ميگذارد. اگر شما هم از گرماي هوا كلافه شدهايد، در محل خنكتري بنشينيد، تا آرام شويد در مورد گرما و آثار آن روي روان افراد بخوانيد.
آيا گرما هم جزو عوامل استرسزاست؟
بله، در مجموع دو نوع عامل استرسزا وجود دارد؛ عوامل استرسزاي بيروني و عوامل استرسزاي دروني. ترافيك، آلودگي هوا، سر و صدا و گرما و سرما از عوامل استرسزاي بيروني هستند و مانند ساير استرسها واكنشهايي را در بدن به وجود ميآورند.
گرما چه تاثيري روي انسان دارد؟
گرما، هم بر جسم و هم بر روان افراد اثر ميگذارد. البته ما در مورد گرماي معمولي حرف نميزنيم و زماني كه در مورد آثار زيانآور گرما بحث ميشود، منظور گرمايي است كه از حد استاندارد خارج شده (از دماي بدن بالاتر است) چنين گرمايي فرد را تحريكپذير و زودرنج ميكند و آستانه تحمل را پايين ميآورد. در گرماي شديد، تبخير آب بدن و تعريق افزايش مييابد. در نتيجه، بدن، آب و املاح زيادي را از دست ميدهد و دچار كمبود آنها ميشود. اشعه خورشيد هم به صورت مستقيم و غيرمستقيم بر بدن اثر ميگذارد. گرماي شديد هوا، گاه مشكل وارونگي را به وجود ميآورد و باعث آلودگي هوا ميشود. در فصل تابستان روزها بلند و شبها كوتاه است، بنابراين استراحت شبانه افراد كاهش مييابد. در طول تابستان، افراد معمولا كمتر استراحت ميكنند و ساعتهاي بيشتري از شب را به تماشاي تلويزيون و گردش خارج از خانه ميگذرانند. همه اين عوامل در مجموع بر اعصاب و روان فرد، آثار منفي?اي ميگذارد.
آيا علاوه بر گرماي هوا، در فصل تابستان، عوامل ديگري هم بر اعصاب و روان افراد اثر ميگذارند؟
بله، علاوه بر موارد ذكر شده، در بهار و تابستان، معمولا حساسيتهاي فصلي هم بيشتر ديده ميشود. در اين فصلها، گل و گياه بيشتر است و باعث ايجاد تنگي نفس و حساسيت در افراد ميشود. خود اين پديده فشار مضاعفي است كه بر اعصاب و روان افراد اثر ميگذارد. مورد ديگر هم تعطيلي مدارس است كه به خصوص براي خانمهاي كارمند مشغله فكري ايجاد ميكند و به اين فكر ميافتند كه در اين مدت با بچههاي بيكار خود چه كنند؟ اين موارد، از آثار منفي غيرمستقيم گرماست كه در كنار عوامل مستقيم، دست به دست هم ميدهند و به عنوان استرسزاي بيروني و دروني، فرد را عصبيتر از گذشته ميكنند و باعث ميشوند واكنشهاي وي نسبت به عوامل بيروني شديدتر شود و قدرت انطباقش كاهش يابد.
چطور ميتوانيم به خودمان فكر كنيم؟
بايد به ياد داشته باشيم كه تحمل همه در چنين شرايطي كاهش يافته است. خود ما هم تحريكپذيرتر از گذشته شدهايم و بايد راهكارهايي براي كاستن از فشار و استرس بر خودمان پيدا كنيم. به هر حال بايد پذيرفت كه گرما وجود دارد و نميتوان آن را از بين برد. فقط بايد با مديريت صحيح، از چنين شرايطي بهترين استفاده را كرد.
توصيههايي براي گذراندن بهتر روزهاي گرم سال
به بدن مايعات كافي برسانيد. اگر در هواي گرم كار ميكنيد، بايد مايعات خنك همراه داشته باشيد تا هرچندوقت يك بار بنوشيد.
تا حد امكان در محيطي باشيد كه از نظر تهويه مناسب باشد البته فقط دما مهم نيست. گاهي در استانهاي ساحلي، حتي اگر گرما خيلي شديد هم نباشد ولي همراه با رطوبت زياد باشد، آثار نامطلوبي به جا ميگذارد.
تا حد امكان از غذاهاي سبك و متناسب با فصل گرما استفاده كنيد. مصرف ميوهها نيز بسيار مفيد است. بهتر است غذاهاي چرب و سنگين نخوريد. يكي از نوشيدنيهاي مفيد در اين فصل، دوغ است كه هم نمك دارد و هم كلسيم و هم آب. به اين ترتيب آب و املاح از دست رفته بدن را جبران ميكند.
لباسهاي گشاد و روشن از جنس پنبه يا نخ بپوشيد و لباسهاي تنگ با پارچههاي نايلوني را كنار بگذاريد. لباسهاي گشاد و روشن به بدن اجازه تعريق ميدهند و عرق بدن به راحتي تبخير ميشود، تعريق بدن را لزج و بدبو ميكند كه تحريكپذيري فرد را افزايش ميدهد.
تا حد امكان از محيطهاي پر آفتاب دوري كنيد و در سايه بمانيد.
تعريق زياد باعث ميشود مواد مضر روي بدن باقي بمانند بنابراين ميتوانيد با استحمام مناسب، اين مواد را از روي پوست حذف و احساس سبكي و آرامش كنيد.
تابش مستقيم نورآفتاب شما را عصبي ميكند. تا حد امكان در فضاي آزاد از عينك آفتابي يا كلاههاي لبهدار استفاده كنيد.
چه كنيم تا گرمي هوا، روي رفتار ما اثر كمتري بگذارد؟
انسانها در گرماي شديد، عصبي و كمتحمل ميشوند و بايد آن را بپذيريم و به خود بقبولانيم كه زود عصباني نشويم، زود تصميمگيري نكنيم و هر حرفي كه به ذهنمان ميرسد، سريع به زبان نياوريم. در محلهايي كه افراد تجمع زيادي دارند، ميزان رطوبت هوا (به علت بخار دهان افراد) و احتمال بروز عصبانيت بيشتر ميشود. پس تا حد امكان كمتر به چنين محلهايي برويم. در فصل تابستان طول روز بيشتر است و ميتوانيم حداكثر استفاده را از اين زمان ببريم و دور همنشينيهاي خانوادگي را افزايش بدهيم. چنين كاري اثر مثبتي بر بهداشت روان دارد. ميتوانيم براي كودكان و نوجوانان تفريحهاي سالمي مانند شنا يا رفتن به پارك را در نظر بگيريم تا اوقات فراغت آنها به مشغله ذهني تبديل نشود. بدن در شرايط گرماي شديد، توان كمتري دارد، پس اگر امكان دارد
بعداز ظهر كمي استراحت و تمدد اعصاب كنيد. همين استراحت كوتاه باعث ميشود با روحيه مضاعفي بقيه روز را بگذرانيد.
آيا گرما بر بيماران اعصاب و روان آثار بيشتري به جا ميگذارد؟
به هر حال گرما يك عامل استرسزاست. وقتي عاملي، افراد سالم را تا اين حد تحتتاثير قرار ميدهد، مطمئنا در افراد بيمار آثار مضاعفي به جا ميگذارد. در چنين شرايطي اين بيماران عصبي، زودرنج و كمتحملتر خواهند شد. بعضي از بيماريهاي اعصاب و روان مثل بيماري دوقطبي، در فصول گرم سال به اوج ميرسد. مبتلايان به چنين بيماريهايي بايد آگاه باشند كه احتمال عود بيماريشان در گرماي شديد، بيشتر ميشود.
آيا افسردگي فصلي هم در تابستان رخ ميدهد؟
افسردگي فصلي، اغلب در زمستانها كه شبها طولاني است پيش ميآيد و معمولا علت آن كم بودن نور است اما ساير انواع افسردگيها، در فصلهاي گرم بيشتر ديده ميشوند. در گرما (گرماي بيش از اندازه) علاوه بر افسردگي، سردردهاي كششي و ميگرني هم بيشتر پيش ميآيند و معمولا بر تمركز و توجه افراد هم اثر سوء ميگذارند.
آيا افراد در سنين مختلف نسبت به گرما واكنشهاي متفاوتي نشان ميدهند؟
در افراد مسن، تطابق آب و الكتروليتها كاهش مييابد و آنها بيش از ديگران در معرض خطرهاي ناشي از گرما هستند. كودكان نيز در معرض خطر هستند چون حجم آب بدنشان كم است. در زمان گرما بايد اين گروهها را بيشتر از ديگران
مورد توجه قرار دهيم تا دچار مشكلهاي ناشي از گرماي هوا نشوند.
 پزشکی . نت : سازمان صلیب سرخ جهانی اخیرا عکسی از یک نوع عنکبوت آفریقایی که به دلایل مجهولی در سرتاسر جهان پخش شده است را منتشر نموده است نیش این عنکبوت تا 4 روز هیچ تاثیر و اثری نداشته و وقتی عیان می شود که دیگر کار از کار گذشته است.
پزشکی . نت : سازمان صلیب سرخ جهانی اخیرا عکسی از یک نوع عنکبوت آفریقایی که به دلایل مجهولی در سرتاسر جهان پخش شده است را منتشر نموده است نیش این عنکبوت تا 4 روز هیچ تاثیر و اثری نداشته و وقتی عیان می شود که دیگر کار از کار گذشته است.این سازمان از تمام افراد و شبکه های اجتماعی خواسته تا در اطلاع رسانی تصویر این بندپا مشارکت کنند.شما نیز آنرا با دیگران مطرح کنید...

این پست مربوط به گذشته است
دماي بدن در اثر سوخت و ساز مواد غذايي ايجاد مي شود. براي اينكه دماي بدن هميشه در حد تقريباً ثابتي قرار گيرد، حرارت اضافي از طريق 4 روش: تنفس، تعريق، تشعشع و هدايت از بدن دفع مي شود.
دماي بدن تقريباً هميشه روي 2/37 درجه سانتي گراد بوده و مركز تنظيم دما در مغز به وسيله روش هاي بالا، مانع از بالا يا پايين رفتن شديد حرارت بدن مي شود.
هرگاه فرد در برابر گرما قرار گيرد، بدن بهوسيله افزايش ميزان تعريق و تنفس و همچنين فرستادن خون بيشتر به پوست، سعي مي کند فرد را خنک کند.
آسيب هاي حاصل از گرما به تناسب شدت آن، به سه گروه تقسيم مي شوند:
1- گرمازدگي خفيف 2- گرمازدگي متوسط 3- گرمازدگي شديد

گرمازدگي خفيف:
اين حالت وقتي پيش مي آيد كه فرد به مدت طولاني، در معرض حرارت نسبتاً بالا قرار گيرد. نشانههاي آن اغلب به صورت گرفتگي ماهيچه ها، خستگي مفرط و گاهي سرگيجه و غش بروز مي کنند.
كمك هاي اوليه در گرمازدگي خفيف :
1 - مصدوم را به جاي خنك منتقل سازيد.
2- به آسيب ديده محلول ORS يا محلول آب و نمك و شكر(يک قاشق چاي خوري نمك با 8 قاشق چاي خوري شكر در يك ليتر آب) بدهيد.
3- ماهيچه هاي گرفته و گرمازده را ماساژ ندهيد.
4- حوله نم دار روي پيشاني و عضلات مصدوم قرار دهد.
5- اگر نشانه ها بهبود نيافت يا وخيم تر شد، بيمار را به مركز درماني منتقل كنيد.

گرمازدگي متوسط:
اين حالت بهدليل قرارگرفتن فرد در معرض گرماي زياد و انجام فعاليت بدني شديد در محيط مانند ملوانان، كشاورزان و آتش نشان ها پيش مي آيد. علائم آن به صورت سرگيجه و عدم هوشياري است و بهدنبال آن، پوست رنگ پريده مي شود. ديگر نشانهها به صورت تنفس سريع و سطحي، نبض ضعيف، ضعف و تعريق بدن است.
كمك هاي اوليه در گرمازدگي متوسط:
1- نخست مصدوم را به محل خنك و سردي منتقل كنيد.
2- آسيبديده را وادار کنيد، دراز بکشد و پاهاي او را بالا بياوريد.
3- بهوسيله پارچه نمدار و بادبزن و يا هر وسيله ديگري مصدوم را خنك كنيد.
4- به مصدوم ORS (محلول آب و نمك و شكر) بدهيد، مشروط به اينكه هوشيار بوده و استفراغ نكند.
5- اگر لازم شد، به بيمار تنفس مصنوعي بدهيد.
6- در صورت بهبود نيافتن، مصدوم را سريعاً به مركز درماني منتقل سازيد.
گرمازدگي شديد:
اين حالت بسيار خطرناك است و بيشتر در روزهاي گرم و مرطوب اتفاق مي افتد. قيافه بيمار گرمازده، تب دار بوده، پوست گرم و خشك، تنفس سطحي و نبض ضعيف مي شود. درجه دماي بدن مصدوم افزايش مي يابد. عدم هوشياري و احتمالاً اغما و تشنج نيز جزو ديگر نشانههاست.
كمك هاي اوليه در گرمازدگي شديد :
1- همه لباس هاي مصدوم را درآورده و او را در حوله يا پارچه مرطوب قرار دهيد. مي توان آسيبديده را داخل وان يا لگن آب سرد قرار داد. مواظب باشيد مصدوم غرق نشود. همچنين مي توان از قرار دادن كيسه هاي يخ در كشاله ران، زير بغل، زانو، مچ دست و پا نيز استفاده كرد.
2- اگر بيمار دچار شوك است، شوك را درمان كنيد.
گرمازدگي در مسافرت:
در هنگام مسافرت به دليل آن كه افراد به مدت طولاني در معرض تابش نور خورشيد و هواي گرم قرار دارند، بيشتر از ديگر مواقع دچار تعريق و تشنگي مي شوند. در چنين شرايطي كودكان و سالمندان بيشتر از افراد جوان و ميانسال نياز به مراقبت دارند. بنابراين بهترين كار در هنگام مسافرت اين است كه تشنگي كودكان و سالمندان را از طريق خوراكي (محلول آب و شكر و نمك) جبران كنيم.
البته بهترين روش آن است که علاوه بر نوشيدن آب ، در هنگام سفر چند عدد خيار و نمك در اختيار كودكان قرار دهيم تا از طريق آن تشنگي و كمبود آب و نمک بدن خود را جبران كنند. اين اقدام باعث مي شود تا پايان سفر هيچ عارضه اي براي كودكان و سالمندان پيدا نشود.
لازم به يادآوري است كساني كه دچار بيمارهاي عصبي و قلبي هستند نيز به هنگام مسافرت يا قرار گرفتن در محيط هاي گرم، از روشهاي بالا بهره ببرند، چون اين افراد نيز مستعد بروز گرمازدگي هستند.

|
1. راهنمای استفاده از کیت 2. لیست لوازم کمکهای اولیه 3. لیست لوازم بقاء 4.کیف لوازم
|
|
لوازم كمكهاي اوليه:
1- چسب زخم بندي 5عدد
2- چسب رولي كوچك پارچه اي 1عدد
3- باند كشي 5 سانت 1عدد
4- گاز استريل 4 عدد
5- پماد سوحتگي 1 عدد
6- پماد بتادين يا تترا سيكلين 1عدد
7- آ بسلانگ 2عدد
8- پنس 1عدد
9- قيچي 1عدد
10- پد الكله آنتي سپتيك 1بسته
11- قرص استا مينا فون ساده 6عدد
12- قرص متو كلو پراميد 6عدد
13- قرص رانيتد ين 6عدد
14- پرل نيترو گليسيرين 6عدد
15- باند ساده 10سانت 1عدد
16- قرص انتي اسيد 6عدد
17- قرص استا زو لاميد 6عدد
18- قرص ديفنو كسيلات 6عدد
19- مشمع ضد درد 1عدد
20- پودر او آر اس 2عدد
لوازم بقا :
1-سوت 1عدد
2-چراق قوه+باتري كوچك 1عدد+4عدد
3-كبريت 1 بسته
4-دستمال كاغذي 1بسته
5-پلاستيك ضد آب بزرگ 2عدد
6-نخ وسوزن 1عدد
7-دستكش معاينه لاتكس يكبار مصرف 1 جفت
8-قرص كلر 4عدد
9-فندك 1عدد
10-سنجاق قفلي 3عدد
11-ني 2عدد
12-پد ضد سرما زدگي انگشتان 1بسته
13-كيسه خواب اورژانس 1عدد
14-قطب نما 1عدد
15-چاقوي چند منظوره 1عدد
16-مداد و يادداشت 1عدد
17- قرص الكل جامد 4عدد
18- مواد غذايي فشرده شده 4عدد
|
راهنماي مصرف كمك هاي اوليه:
|
راهنماي مصرف داروها:
موارد مصرف قرصها به شرح زير است:
|
ردیف |
نام دارو |
نحوه مصرف |
موارد مصرف |
| 1 | قرص استامینیفون | هر 6 ساعت | سر درد- التهاب- سرما خوردگي - كوفتگي |
| 2 | قرص متو كلو پراميد | هر 6 ساعت | سر گيجه- تهوع-استفراغ |
| 3 | قرص رانيتيدين | قبل از غذا | سوزش سر دل-تهوع-درد سر دل-زخم معده |
| 4 | قرص آنتي اسيد | بعد از غذا 1-2 عدد | ترش كردن- سوزش سر دل |
| 5 | قرص ديفنو كسيلات | هر 6 ساعت 1عدد | دل درد- اسهال- دل پيچه |
| 6 | قرص استا زو لاميد | هر 6 ساعت 1 عدد | ارتفاع زدگي- بي خوابي در ارتقاع - سردرد در ارتفاع |
| 7 | پرل TNG |
هر 5 دقيقه زير زباني حد اكثر تا 3 عدد |
درد سينه يا سا بقه مشكل قلبي-درد قفسه سينه با حالت تهوع و تنگي نفس و عرق سرد |
تذكرات:
1- با توجه به تاریخ انقضای داروها، باید هر 6 ماه با کنترل داروها، داروهای تاریخ کذشته از دور مصرف خارج و داروهایی با تاریخ اعتبار جدید جایگزین شوند.
2- بهتر است کیف امداد در دمایی بین 2 تا 30 ئرجه سانتی گراد نگهداری شود.
3- هنگامی که چراغ قوه را استفاده نمی کنید، بهتر است باطری های آن را خارج کرده و پیش از هر برنامه باطری نو در آن جایگزین کنید.
4- در صورت مصرف هر کدام از لوازم کیف امداد و نجات، باید در نزدیک ترین زمان و پیش از شروع برنامه ی بعدی آن وسیله را جایگزین کرد.
5- پیش از شروع هر برنامه همه ی لوازم کیف امداد و نجات را با فهرستی که از پیش تهیه کرده اید، کنترل کنید تا موردی جا نماند.
6- داشتن نقشه در جهت یابی و پیدا کردن مسیر صحیح در برنامه های کوه نوردی در درجه نخست قراردارد.
اولین اقدام در بیمار مشکوک به مسمومیت تماس با اورژانس پیش بیمارستانی (115) است. باید شرایط موجود، سم یا داروی مسموم کننده برای پرسنل اورژانس بیان شود.
گاهی، بیماران ظروف دارو را در جایی مخفی می کنند. این گروه ممکن است دارو را مصرف نکرده و فقط برای جلب توجه، مصرف دارو را بیان می کنند. از سوی دیگر عده ای دیگر برای این که امکان نجات خود را از بین ببرند، داروی مصرفی را عنوان نمی کنند یا تعداد قرص مصرفی را نادرست بیان می کنند.
گشتن محل، سطل زباله یا زیر تخت بیمار محل های مناسبی است که می تواند حقایقی را آشکار کند.
در صورت امکان، تمامی شواهد دال بر تعداد و نوع داروی مصرفی را یادداشت کرده و در اختیار پرسنل اورژانس قرار دهید. اگر دارو ناشناخته است یا سم در ظرفی بدون برچسب قرار دارد، باید ظرف محتوی دارو یا سم به پرسنل 115 برای انتقال به بیمارستان تحویل داده شود.
بسیاری از سموم، خطر آلودگی برای دیگران دارند؛ بنابراین در برخورد با بیمار و ترشحات وی (استفراغ) دقت کنید، مبادا شما نیز آلوده شوید. در صورتی که خطر انتقال وجود دارد، نیاز است که لباس های آغشته به سم را خارج کرده و ترجیحا بدن بیمار را شست؛ این اقدامات عموما در بیمارستان انجام می شوند.

طی یک تا دو ساعت ابتدایی از مصرف سم یا دارو به دلیل باقی ماندن آن در معده، امکان خارج کردن به کمک استفراغ وجود دارد.
شربتی به نام ایپکاک می تواند در ظرف 20 دقیقه موجب شود بیمار محتویات معده خود را بالا بیاورد. میزان مصرف دارو 15 تا 30 سی سی است. اغلب تا رسیدن اورژانس یک بار استفاده کفایت می کند. البته به این نکته توجه داشته باشید که استفراغ در همه بیماران توصیه نمی شود. بالا آوردن می تواند باعث ورود سم به مجاری هوایی شود که بدتر از خوردن آن است.
بنابراین در افراد با کاهش هوشیاری، زنان باردار یا شیرده، مصرف مواد سوزاننده مثل اسیدها یا بازها، مسمومیت با استرکنین یا بلع مواد نفتی نباید بیمار را وادار به استفراغ کرد.
اگر فردی دچار کاهش هوشیاری باشد و خود به خود استفراغ کند، باید سریعا به پهلو خوابانده شود تا از ورود مواد استفراغی به مجاری هوایی جلوگیری شود.
در صورت مصرف مواد سوزاننده مایع، مصرف شیر در دقایق اولیه به عنوان رقیق کننده توصیه می شود. شیر هم رقیق کننده و هم باعث کاهش حرارت تولیدی ناشی از مواد سوزاننده می شود. شیر را نباید برای مواد سوزاننده جامد (پودرهای شوینده) استفاده کرد. اگر شیر در دسترس نبود می توان از آب استفاده کرد. برای رقیق کردن باید از حجم زیادی از شیر یا آب بهره برد.
پس از انتقال بیمار به اورژانس و بهبود، ممکن است که برای وی مشاوره روان پزشک درخواست شود. بسیاری از همراهان به این مشاوره واکنش نشان می دهند. عده ای آن را نوعی توهین به بیمار خود می دانند، اما واقعیت این است که تمام افرادی که اقدام به خودکشی می کنند امکان تکرار دارند و چه بهتر که قبل از هرگونه تکرار، اقدام به پیشگیری کرد و مراجعه به روان پزشک اقدامی پیشگیرانه است.

2. هرچه برودت هوا بالاتر می رود ( زیر صفر) درجه صدمات بیشتر می شود.
3. در شرایط خستگی زیاد و برودت زیاد در ارتفاعات مشکل می توان از سرمازدگی پیشگیری کرد.
4. بی توجهی و اهمال را عامل موثر در ایجاد چنین وضعی می دانیم.
5. در دمای ده درجه زیر صفر هر عضو یا ماهیچه ای از بدن که بیشتر از چند دقیقه بیحس باشد ممکن است دچار سرمازدگی شود.

6. این افراد چند ساعتی را با بی حسی عضو رنج می برند ولی علایم بیماری را مشاهده نمی کنند چون غیر از بی حسی هیچ حس دیگری ندارند.
7. بنابراین لازم است اصلاعات لازم را پیرامون درجه حرارت مناصق مختلف جویا شویم تا بتوانیم با دست پر وارد شویم.
8. دو نوع سرمازدگی عضوی و عمومی داریم.
1-در سرمازدگی عمومی مویرگهای پوست منقبض شده و جریان خون را از پوست کاهش می دهد تا گرمای کمتری از سطح بدن خارج شود.
علایم: رنگ پریدگی ، لرزه در بدن ، انقباض ماهیچه ها ، احساس سرمای زیاد ، پس از مدتی صحبتهای مصدوم مبهم و درک وی مختل و غیر منطقی می شود

وقتی دما به زیر 35 درجه سانتی گراد برسد، سرمازدگی به انسان دست می دهد که می توان به خوبی درمان نمود ، اما اگر دمای بدن به 26 تا 34 درجه سانتی گراد برسد، شانس بهبودی بسیار کم است.
علت: غوطه ور شدن در آب سرد، نداشتن حفاظ کافی در مقابل سرما خصوصا در خستگی در ارتفاعات بالا
توجه: هیچ گاه فکر نکنید که
در برخورد با موارد اورژانس اولين نکته خونسردي و دستپاچه نشدن است . زندگي کودک ممکن است وابسته به اين امر باشد .
علاوه بر اين ، خونسردي شما باعث مي شود که کودک نيز آرامش خود را باز يابد .
۱ - بررسي وضعيت تنفس
اگر کودک ديگر نفس نمي کشد ، فوراً عمليات احياء با انجام تنفس دهان به دهان ( به اصطلاح بوسه زندگي ) آغاز شود ، چون هر ثانيه حياتي است .
نحوه تنفس دهان به دهان
۱ - مواد زائد اجسام خارجي يا استفراغ فوراً از دهان کودک خارج شود .
 ۲ - سر را با يک دست به عقب خم کنيد و با دست ديگر فک را به سمت پايين بکشيد تا دهان باز شود .
۲ - سر را با يک دست به عقب خم کنيد و با دست ديگر فک را به سمت پايين بکشيد تا دهان باز شود .
اين کار باعث مي شود که زبان نتواند ته حلق را ببندد .
 ۳ - سوراخهاي بيني کودک را با فشار انگشتانتان ببنديد و سپس دهانتان را کاملاً روي دهان کودک بگذاريد و به آرامي در دهان او بدميد و نگاه کنيد که آيا قفسه سينه کودک بالا مي آيد يا نه .
۳ - سوراخهاي بيني کودک را با فشار انگشتانتان ببنديد و سپس دهانتان را کاملاً روي دهان کودک بگذاريد و به آرامي در دهان او بدميد و نگاه کنيد که آيا قفسه سينه کودک بالا مي آيد يا نه .
۴ - دهان را از دهان کودک برداريد تا هواي دميده شده خارج شود .
۵
پيشگيري از خفگي در کودکان

خفگي مهمترين و فوري ترين عامل تهديدکننده سلامت انسان است که...
نخستین اقدام، تلفن کردن به اورژانس پیش بیمارستانی( تلفن 115) است، زیرا آن ها برای اندازه گیری قند خون و دادن اکسیژن به بیمار دارای امکانات لازم هستند.
نکته ی مهم بعدی، انتقال بیمار به مرکز درمانی است که دارای وسایل تشخیصی و درمانی کافی و لازم باشد تا بیمار نیازمند انتقال بین بیمارستانی نگردد، مثلا بیمارستان باید دارای دستگاه سی تی اسکن باشد.
اثرات كلي از دست رفتن خون عبارتند از:
1- از دست رفتن گلبول هاي قرمز به كاهش اكسيژن رساني به بافتها منجر مي شود.
2- كاهش در حجم خون سبب كاهش فشار خون ميشود.
 |
3- سرعت پمپاژ قلب جهت جبران فشار خون كاهش يافته، افزايش مي يابد.
4- كاهش در قدرت ضربان قلب.
خونريزي هاي خفيف و آرام معمولا بي خطر بوده و علائم عمومي ايجاد نمي كنند.
عدم رسيدگي فوري در خونريزي هاي متوسط( كه تا حدود 1 ليتر خون از دست
مي رود)، منجر به بروز حالت شوك مي شود.
در خونريزي هاي شديد، امكان بروز مرگ در عرض چند دقيقه نيز وجود دارد.
دستگاه گردش خون :
دستگاه گردش خون از مهمترين سيستمهاي بدن ميباشد كه از سه جزء اصلي زير تشكيل شده است :
1- قلب 2- رگها 3- خون
وظيفه اين دستگاه انتقال مواد غذائي واكسيژن به سلولهاي بدن وهمچنين انتقال مواد دفعي ودي اكسيد كربن سلولها به اندامهاي دفعي مي باشد
با توجه به نوع عروق آسيب ديده، خونريزيها به سه دسته تقسيم مي شوند:
1) خونريزي سرخرگي: اين نوع خونريزي به دليل سرعت زياد جريان خون به صورت جهنده و با فشار زياد است.رنگ خون به دليل محتواي اكسيژن بالا قرمز روشن است.
اين نوع خونريزي به آساني مهار نميشود. درموارد قطع عضو به دليل ضربه ممكن است سرخرگ به طور كامل و شديد منقبض شده و خونريزي قطع گردد.
2 ) خونريزي سياهگي: سياهرگها شامل خون تيره بوده و جريان خون در آن آرام است و در نتيجه اين نوع خونريزي بدون جهت و فشار بوده و آسانتر از خونريزي سرخرگي مهار ميشود. يك خطر جدي خونريزي سياهرگي، ورود هوا (مكش هوا ) به درون خون و بروز مرگ ناگهاني است. اين موضوع خصوصا در مورد خونريزي از سياهرگهاي بزرگ گردني صادق است. گر چه خون از درون سياهرگهاي آسيب ديده بدون جهش خارج مي شود و ميتوان با فشار ملايم آنرا مهار كرد، ولي در موارد آسيب به سياهرگهاي بزرگ امكان وقوع خونريزي شديد و غير قابل مهار وجود دارد.
3 ) خونريزي مويرگي: خون موجود در مويرگ ها مخلوطي از خون سرخرگي و سياهرگي است. خون معمولا از زخم نشت مي كند و مقدار خون از دست رفته نيز كم است. معمولا فشار روي زخم براي مهار خونريزي كفايت مي كند و در بسياري مواقع حتي بدون درمان، روي زخم خودبه خود لخته مي بندد و خونريزي مهار ميشود. در اين نوع خونريزي خطر عفوني شدن زخم بيشتر از خطر از دست رفتن خون مطرح است.
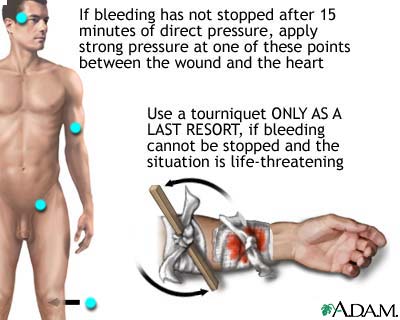
روشهاي مهار خونريزي
براي اين كار ميتوانيد از چند روش زير استفاده كنيد:
1ـ بالا نگه داشتن عضو آسيب ديده

2ـ فشار مستقيم بر روي محل خونريزي

3ـ فشار بر روي نقاط فشار (منظور از نقاط فشار، نقاطي هستند كه شريان يا همان سرخرگ اصلي، از آن عبور كرده است.)
4ـ اگر خونريزي جزئي باشد، خونريزي ممكن است با ريختن آب سرد بر روي آن بند بيايد.
5 ـ استفاده از تورنيكت يا شريان بند در خونريزي هاي شديد تورنيكت باند عريزي است كه استفاده از آن به طور صحيح سرخرگ را بسته و مانع خونريزي ميشود. از اين وسيله تنها در موارد بسيار ضروري (نظير قطع سرخرگ بزرگ، قطع عضو و يا عدم مهار خونريزي با روشهاي ديگر) استفاده مي شود.
|
|
مباحث قانوني و اخلاقي
(ويژه امدادگران)

اهداف علمي و رفتاري، بعد از مطالعه اين مبحث، به مطالب زير دست خواهيد يافت.
1-توصيف آئين نامه هاي محلي و سازماني كه امدادگران استفاده مي كنند.
2-تعريف (عمل به وظيفه) هم چنانكه به يك امدادگر مربوط مي شود.
3-توصيف استاندارد هاي مراقبت و هدف از مراقبت براي يك امدادگر.
4-توصيف و مقايسه انواع رضايتها: بیشتر
الف)رضايت صريح و روشن ب)رضايت ضمني ج)رضايت براي افراد صغير د)رضايت براي افرادي كه بيماري رواني دارند.
5-توضيح اهداف خواسته هاي حياتي و راهنمائي هاي پيشرفته.
6-توصيف اهميت مفهوم هاي قانوني زير:بیشتر
الف)ترك مصدوم ب)مرگ در صحنه حادثه ج)غفلت از وضعيت مصدوم د)اطلاعات محرمانه
7-توصيف وقايع قابل گزارش بیشتر
8-توصيف مراحل انجام شده درصحنه جنايت
9-توضيح دلايلي براي ارائه اسناد و مدارك
آئين نامه ها:
به عنوان يك امدادگر، شما در حيطه اي از آئين نامه هاي گوناگوني بايد عمل كنيد كه شامل آئين نامه هاي محلي، سازماني و كشوري مي باشد.شما بايد با اين آئين نامه ها آنهائي هستندكه ناظرو كنترل كننده سما در انجام كار به عنوان يك امدادگر باشند.مثلاً شما ممكن است به گواهي نامه اي احتياج داشته باشيد كه صلاحيت شما را به عنوان يك امدادگر تأييد نمايد و يا در سازمان استاني و يا كشوري نام شما رسماً ثبت شده باشد. شما مسئول هستيد كه هر گونه گواهي نامه لازم و يا عضويت خود را در سازمانهاي مربوط همواره به روز و معتبر، حفظ و تمديد نمائيد.
عمل به وظيفه:
مسئوليت قانوني يك امدادگر جهت عمليات امداد و ارائه مراقبتهاي اورژانسي را وظيفه كاري مي گويد .اولين اصل قانوني، توجه به عمل به وظيفه است. به عنوان يك شهروند عادي كه به صحنه تصادف انومبيل وارد مي شويد، از لحاظ قانوني ملزم به توقف و ارائه مراقبتهاي فوري از مصدوم نيستيد. ولي در صورتي كه به عنوان يك امدادگر در يك سازمان كار مي كنيد و به صحنه تصادف اعزام شديد، اين يك مسئوليت و وظيفه كاري است. شما بايد بيدرنگ در صحنه حادثه اقدام كنيد و مراقبتهاي فوري اورژانسي را با تجهيزات موجود در محدوده آموزشهايي كه ديده ايد انجام دهيد، هر گونه نقص و ايرادي در عمليات امداد يا ارائه مراقبتهاي فوري اورژانسي باعث مي شود كه شما و يا سازمان (و يا هر دو) در معرض مسائلي قانوني قرار بگيرد.

استانداردهاي مراقبت:
روشي است كه اشخاص طبق آن روش بايد عمل كنند و يا بايد مراقبت را ارائه دهند. در زمينه ارائه مراقبت به مصدومين تا چه حدي از شما انتظار مي رود؟
به عنوان يك امدادگر، نمي توانيد مسئول كليه مطوح مراقبت باشيد كه از يك پزشك انتظار مي رود، اما شما مشمول ارائه سطوحي از مراقبتها مي باشيد كه شخصي با آموزشهاي مشابه تحت شرايط يكسان انجام مي دهد. به عنوان شخصي كه در دوره هاي امدادگـــري آموزش ديده ايد، انتظـار مي رود كه از دانش و مهارتهايي كه آموخته ايد، استفاده كنيد.
شرايطي كه در آن شما اين مراقبتها را بايد ارائه دهيد، شايد براستانداردهاي مراقبت نيز تاثير داشته باشد. براي مثال، اگر در تاريكي و باران كار مي كنيد، شايد به خوبي كسي كه در اتاق روشن كار مي كنـد، قادر به انجام وظيفه نباشيد. با پذيرفتن استانداردهاي مراقبت بايد با حداكثر توانايي خود اقدامات امدادي را انجام دهيم، آنگونه كه يك فرد محتاط و منطقـــي با آموزشهاي مشابه شما در اين شرايط عمل مي كند.
چارچوب و محدوده درماني كه شما به عنوان يك امدادگر در آن فعاليت مي كنيد، به صورت كامل در دوره هاي آموزشي براي شما تشريح مي شود ولي در بعضي حالتها، پزشكان راهنما به وسيله راديوي دو طرفه يا بيسيم، راهنمـــائي هاي خود را ارسال مي كنند.
مسئوليتها و صلاحيت اخلاقي:
جامعه و سازمان شما با مسئوليتهاي خاص اخلاقي به عنوان يك امدادگر به شما سپرده شده است، شما در زمينه تشكيل و پذيرش استانداردهاي حرفه اي رفتاري مسئوليتهايي داريد. اين كار مستلزم داشتن دانش و مهارتهاي روز جهت ارائه مراقبتهاي خوب به مصدومين مي باشد.شما همچنين مسئول تجديد نظر در زمينه كارهائي كه انجام داده ايد و ارزيابي تكنيكهاي مورد استفاده مي باشد. بايد زمان عمليات، فعاليت امدادگريتان را ارزيابي كنيد و سعي كنيد نتايج اقداماتتان را از طريق پزشكان راهنما و يا پرسنل بيمارستان، پيگيري كنيد.
هميشه در جستجوي راههائي براي بهبود عمليات اجرائي خود باشيد. تداوم كلاسهاي آموزشي و تشكيل دوره هاي جديد جهت مطابق شدن شما با مسائل روز طراحي شده است. رفتار اخلاقي مستلزم داشتن صداقت است. گزارشاتي جهت انعكاس دقيق وضعيت موجود تهيه كنيد. هرگز گزارشي را تغيير ندهيد مگر اينكه قصد اصلاح غلطهاي آن را داشته باشيد. بخاطر داشته باشيد كه عملياتي كه شما در چند دقيقه اول عمليات اورژانسي انجام مي دهيد، ممكن است باعث مرگ و يا تداوم زندگي مصدوم شود. داشتن صلاحيت حرفه اي و اخلاقي، براي خودتان و مصدوم قابل ارزش است.
|
اصول جستجو و نجات |
اصول جستجو و نجات
SEARCH AND RESCUE
(SAR)
كليه اقداماتي كه توسط يك نجاتگر در محل حادثه به منظور نجات و امدادرساني به افرادي كه در مخاطره افتاده و جهت تسكين آلام كساني كه نا اميدانه نياز به كمك دارند ، جستجو و نجات مي نامند.
مراحل جستجو و نجات
|
L |
LOCATE |
تعيين موقعيت |
|
A |
ACCESS |
دسترسي به سوژه |
|
S |
STABILIZE |
تثبيت |
|
T |
TRANSPORT |
حمل و نقل |
-------------------------------------------------
اجزا متشكله يك عمليات كامل
( جستجو نجات )
چگونگي دسترسي به مصدوم و مجسم كردن صحنه حادثه در ذهن |
پيش طراحي |
|
چگونگي وقوع حادثه و احتمال وقوع ديگر حوادث |
آكاهي از حادثه |
|
استفاده صحيح از تجهيزات موجود و مورد نياز احتمالي |
تدبير و برنامه ريزي |
|
هدايت نيروهاي عملياتي و تقسيم وظايف برحسب توانايي و تبحر افراد در موارد خاص |
تاكتيك ها و راهبردها |
|
مرحله ايست كه نه عمليات به پايان رسيده و نه نجاتگر از صحنه حادثه خارج شده است |
تعليق |
|
انتقاد صحيح از افراد نجات گر پس از اتمام عمليات به صورت عملي و منطقي براي بهبود در روند كار جستجو نجات |
انتقاد |
|
|
هنگامي كه جريان خون مغز كم شود ، بدليل اينكه مغز كنترل خود را روي اعضاء بدن از دست ميدهد فرد قدرت و هوشياري خود را از دست داده وسقوط مي كند . به اين حالت غش مي گويند.
علائم :
1- رنگ پريدگي و سردي پوست و عرق زياد
2- سرگيجه
3- گزگز دست و پا
4- اختلال بينايي
5- تغيرات علائم حياتي بصورت كاهش درجه حرارت بدن و فشار خون و تعداد تنفس و نبض البته تعداد نبض كاهش يافته و بعد از مدتي كوتاه افزايش مي يابد .
6- سقوط و عدم هوشياري
كمك هاي اوليه :
1) اغلب وقتي كه فرد مي افتد يا شما وي را دراز مي كنيد حالش بهبود مي يابد و اقدام ديگري لازم نيست . اگر مصدوم به حالت نشسته باشد بهتر است سر او را خم كرده و وسط دو زانويش بگذاريد . ولي در مجموع وضعيت درازكش بهتر از نشسته است .
2) سر فرد را به عقب خم كنيد تا زبان از مسيرهاي هوايي خارج شود و همچنين سر را به يك طرف خم كنيد تا مواد استفراغي آسپيره نشود (وارد راه هوايي او نشود).
3) لباسهاي مصدوم را شل كنيد .
4) تا وقتي مريض به هوش نيامده چيزي را به او نخورانيد .
5) روي سر و صورت مصدوم آب سرد بپاشيد يا نيشگون بگيريد .
6) اگر بدن مصدوم سرد است او را در پتو بپيچيد .
توجه : با وجود اينكه مسئله غش مسئله ساده اي است ولي ميتواند نشانه بيماري مهم قلبي و يا غيره باشد .بنابراين توصيه مي شود كه فرد دچار غش به پزشك مراجعه نمايد
شوك
تعريف : ناتواني دستگاه گردش خون در رساندن خون كافي به تمام اعضاي بدن را شوك گويند . در اين حالت چون خون كافي به اعضاي بدن نمي رسد بدن شروع به مقابله باوضع موجود (كاهش خون رساني ) مي كند . دفاع بدن دراين حالت بصورتي است كه بايد حداكثرخون به اعضاي حياتي مثل مغز و قلب رسيده و در مقابل به اعضا كم اهميت تر مثل پوست , روده و عضلات خون كمتري برسد زيرا سلامت قلب و مغز ضروري تر است ؛ و در حقيقت شوك دفاع بدن در برابر اين كاهش خون رساني است .شوك به سه دليل مي تواند بروز يا پيشرفت كند :
1) كاهش قدرت قلب 2) كشادشدن رگها 3) كاهش حجم خون
انواع شوكها
انواع شوك را بر اساس علت آن تقسيم بندي مي كنند كه عبارتند از :
1- شوكهاي فلبي مثل موارد سكته قلبي
2- شوكهاي ناشي از كاهش خون مثل موارد خونريزي شديد يا سوختگي شديد
3- شوكهاي عصبي مثل قطع نخاع
4- شوكهاي رواني مثل شنيدن خبرهاي بد
5- شوكهاي حساسيتي , مثل تزريق داروئيكه فرد به آن حساسيت دارد
6- شوكهاي عفوني و غيره
علائم
شوك و علائم آن به تدريج به تدريج پيشرفت ميكنند . علائم آن را به سه مرحله تقسيم ميكنند كه عبارتند از :
مرحله اول : افزايش تعداد نبض و تنفس , اضطراب و ترس .
مرحله دوم : رنگ پريدگي , نبض سريع و ضعيف , تنفس مشكل , ضعف و تشنگي و گاهي تهوع .
مرحله سوم : كاهش سطح هوشياري , كاهش فشار خون , نبض و تنفس ضعيف .
مصدوم اغلب قدرت سر پا ايستادن نداشته و روي زمين مي افتد . مردمكهاي چشمهايش گشاد شده و چشمهايش حالت خماري دارد .
كمكهاي اوليه :
بهترين درمان شوك پيشگيري از آن است . بنا براين اگر براي كسي حادثه اي اتفاق افتاده (مثلاً تصادف كرده ) كه احتمال مي دهيد دچار شوك شود ولي هنمز علائم شوك را نشان نمي دهد ، با اين اقدامات عبارتند از :
1- كنترل راههاي هوايي مصدوم و جلوگيري و آسپيره كردن مواد استفراغي .
2- دادن اكسيژن
3- كنترل خون ريزي
4- آتل بندي محل شكستگي
5- مريض را به پشت دراز كرده و پاهايش را حدود 20-30سانتي متر بلند كنيد.نكته مهم اينكه اگر با اين كار تنفس مصدوم مشكل شد فوراً پاهايش را پايين آورده و يا اگر احتمال شكستگي پا يا ستون فقرات مي رود پا ها را بلند نكنيد.
6- جلو گيری از دفع حرارت بدن مصدوم به به وسيله پيچيدن وي درون پتو يا كحاف يا چيز مشابه آن ، توجه داشته باشيد كه با حرارت خارجي (بخاري ) مصدوم را گرم كنيد.
7- در صورتيكه كصدوم بيهوش يا استفراغ ندارد به او مايعات بدهيد.
8- كنترل علائم حياتي را هر5 دقيقه يكبار به عمل آوريد.
وضعيت اغماء - بهبودي
مصدوم كه زخمهاي وسيع در پائين صورت يا فك دارد، يا آنها كه بيهوش هستند به پهلو خوابيده و سر وي را به پائين خم كنيد تا مايعات استفراغ شده و خونيكه از صورت خارج مي شوند باعث انسداد مجازي تنفس و خفگي نشود . در اينگونه مصدومين بايد توجه اين وضعيت را وضعيت بهبودي مي گويند .
 |
صرع از بيماريهاي مغز و اعصاب مي باشد كه معمولاً بصورت تشنج و يا حواس پرتي است كه در مدت زمان كوتاه اتفاق مي افتد . بصورت ناگهاني و تقريباً بدون هيچ علامت آگاهي دهنده آغاز و چند دقيقه به طول مي انجامد و مصدوم پس از آن , از حوادث بوقوع پيوسته چيزي بياد نمي آورد .

مراحل حملات صرع :
مرحله اول
تمام عضلات فرد منقبض شده و مثل چوب خشك شده و در پي آن به زمين مي خورد .
مرحله دوم
چند ثانيه بعد از مرحله اول دچار تشنج ها و تكانهاي متعدد در تمام بدن مي شود . در اين مرحله كف از دهان بيمار خارج شده و ممكن است ادرار و مدفوع وي دچار بي اختياري گردد .
مرحله سوم
پس از حدود يك دقيقه به حالت اغما مي رود . در انتها فرد بهوش آمده و ممكن است به خواب طبيعي برود .
كمكهاي اوليه :
اولين شيوه درمان به وسيله ابن سينا دانشمند برجسته ايراني ارائه شد . بدين گونه كه وي با كشيدن دايره اي به دور بيمار به اطرافيان بيمار مي گفت كه جن در بدن بيمار رفته است و اجنه او را مي آزارند و هركس وارد اين دايره بشود مورد هجوم جن ها واقع مي شود . ابن سينا با اين شيوه تنها مي خواسته تا از ورود مردم به حيطه خط رسم شده در اطراف بيمار جلوگيري كند تا اكسيژن كافي به بيمار رسيده و بيمار به وضع عادي خود بر گردد . و حال اينكه امروزه نيز تنها كاري كه از يك امدادگر بر مي آيد به شرح زير مي باشد :
1) در حين حمله مريض را از نقاط خطرناك دور كنيد و به آرامي شانه ها و سر او را بگيريد تا دامنه حركت وي كم شود و به سر وي آسيب نرسد .
2) در اثر تكانهاي شديد ممكن است مريض دچار ضربه مغزي شود و بهتر است زير سر وي جسم نرمي مثل بالشت و غيره بگذاريد .میتوانید او را در وضعیت ریکاوری قرار دهید.
3) اگر دهان بيمار بسته بود سعي در باز كردن آن نكنيد , ولي اگر دهان بيمار باز بود جسم نرمي مانند لاستيك يا دستمال را بين دندانهاي بيمار قرار دهيد تا از گازگرفتن احتمالي زبانش جلوگيري شود . در ضمن اينكار بايد توجه داشته باشيد كه زبان مريض به عقب نيفتاده و راههاي هوايي را مسدود نكند .
4) بدليل عدم اختلال در تنفس نيازي به تنفس مصنوعي نمي باشد .
5) بعد از رفع حمله به بيمار استراحت داده و همچنين مايعات شيرين به او بخورانيد
6) در ضمن در صورتي كه بيمار كنترل ادرار و مدفوع خود را از دست داد او را با چيزي بپوشانيد تا پس از بهبودي , از اينكه ديگران وي را در آن وضع ديده اند ناراحت نشود .
برخورد با اولین سکته قلبی
برای اغلب مردم سکته ی قلبی اولین علامت بیماری قلبی است. بنابراین همه ی افراد بایستی علائم مشخص کننده ی بیماری قلبی و هم چنین چگونگی کمک کردن پزشکی اورژانس را بدانند.
یک درمان موثر بایستی در ساعات اولیه ی شروع علائم آغاز شود. به یاد داشته باشید آگاهی از شکایات و کمک سریع نجات بخش زندگی شماست.
شناخت علائم اخطار کننده
اغلب حملات قلبی با شروع ناگهانی دردهای فشارنده که اغلب هم در فیلمها و نمایشهای تلویزیونی نشان داده می شود، آغاز می شود. اغلب این حملات قلبی در آغاز آهستهاند و به صورت درد کم یا احساس ناراحتی در ناحیه ی سینه بیان می شوند.
شایع ترین علامت اخطار برای مردان و زنان همین درد سینه است.
ناراحتی سینه :
اغلب حملات قلبی ناحیه ی مرکزی قفسه ی صدری را به صورت درد ناراحت کنندهای که حداقل چند دقیقه طول می کشد درگیر می کند. بیمار احساس فشار ناراحت کننده یا درد را دارد. این ناراحتی می تواند خفیف تا شدید باشد.
ناراحتی در قسمتهای دیگر بدن از قبیل یک یا دو بازو، پشت، گردن، فک و معده نیز رخ می دهد. نفسهای کوتاه که اغلب همراه با ناراحتی قفسه ی صدری است اتفاق می افتد، اما می تواند قبل از شروع علائم قفسه ی صدری آغاز شده باشد.
دیگر علائم شامل: تهوع، سبکی سر، عرق و سردرد می باشد.
هر چه زودتر کمک بخواهید :
اگر فکر می کنید شما یا شخص دیگری احتمالاً یک حمله ی قلبی خواهید داشت، برای جلوگیری از مرگ یا ناتوانی به طور سریع و فوری اقدام کنید و بیش از چند دقیقه (حداکثر 5 دقیقه) معطل نشوید و بعد به اورژانس 115 تلفن کنید.
شما بایستی به طور سریع عمل کنید، زیرا داروهای از بین برنده ی لخته ی خون و دیگر تکنیک های درمانی برای باز نگه داشتن سرخرگها می توانند حمله ی قلبی را متوقف سازند.
این درمانها بهترین نتایج را در اولین ساعات بعد از شروع حمله ی قلبی دارند. معمولا خانمها تمایل به تأخیر در دریافت کمک نسبت به آقایان در حملات قلبی دارند. تأخیر خانمها به این دلیل است که آن ها نمی خواهند دیگران نگرانشان باشند.
مواقعی که شما به بیمارستان می روید، از صحبت کردن درباره ی آن چه احتیاج دارید یا آوردن فردی که بتواند با شما صحبت کند، نترسید. از انجام آزمایشاتی که می تواند مشخص کننده ی داشتن یک حمله ی قلبی در شما باشد سوال کنید. آزمایشات معمول شامل نوار قلب، آنزیمهای قلبی و اسکنهای هستهای آنژیوگرام کرونروی یا آرتریوگرام می باشد.
در بیمارستان اجازه ندهید که هر کسی به شما بگوید علائم شما مربوط به سوءهاضمه یا فعالیت بیش از اندازه است.
شما حتماً باید اجازه دهید که یک معاینه ی کامل برای تشخیص حمله ی قلبی در شما انجام شود و اگر دچار حمله ی قلبی شده باشید، اجازه دهید هرچه سریع تر درمان برای متوقف کردن حمله آغاز شود.
پديده راديواكتيو در سال 1896 توسط ‹‹ هنري بكرل›› كشف شد. تاقبل ازآن تمام منابع توليد پرتوهاي راديواكتيو طبيعي بودند(مثل پرتوهاي كيهاني و سنگهاي راديواكتيو ضعيف و...) ولي در سال 1934 اولين موادپرتوزاي مصنوعي جهت مصارف تحقيقاتي ساخته شدند ، ولي متاْسفانه سران كشورهاي قدرتمند از اين پديده عظيم استفاده بسيار نابجايي كردند. آلماني هادر آغاز جنگ دوم جهاني براي توليد بمب اتمي تلاش مي كردند. متفقين وبخصوص انگليسيها متوجه اين منظور شدند ومخازن آب سنگين(D2O كه به عنوان نرم كننده نوترون در رآكتور هسته اي مصرف دارد) آنهارا در سوئد ونروژ نابود كردند ومانع دستيابي آنها به بمب اتمي شدند . آمريكايي هابالاخره در سال 1945 در مركز محرمانه ‹‹ لوس آلاموس ›› موفق به ساخت بمب اتمي شدند و به تبع آن انگليسي ها ، فرانسوي هاوچندي بعد چيني هاوهندي ها، پاكستاني ها و اسرائيلي ها هم به اين سلاح خطرناك دست يافتند .
آمريكا در سال 1945با يك بمب اورانيومي(به نام پسركوچك)باقدرت 5/12تن T.N.T به هيروشيما حمله كردكه 150000 نفرراكشت وسه روز بعد بايك بمب پلوتونيومي(به نام مردچاق) باقدرت 25تن T.N.T به ناكازاكي حمله كرد كه تلفات آن 75000 نفربودند . جدا از خطر انفجار بمبهاي اتمي ، خطر نشت يا انفجار نيروگاه هاي هسته اي نيز وجود دارد . بطور مثال : حادثه نيروگاه اتمي ‹‹ويندسكال›› انگلستان در 1951 باوسعت آلودگي 500 كيلومتر مربع باتعدادي بيمار وكشته. و حادثه نيروگاه اتمي ‹‹ تري ميل آيلند›› امريكا در 1979 با وسعت آلودگي چندصد كيلومتر مربع كه هيچ گاه اسرار وآمار تلفات آن را فاش نكردند . وحادثه نيروگاه اتمي ‹‹ چرنوبيل ›› روسيه در 1986 كه حدود 670000 نفر را آلوده وبيماركرد وتعداد زيادي ازآنان راكشت.
كمبود آگاهي هاي عمومي در اين زمينه موجب مي شود كه برخي نكات ايمني و پيش بيني هاي لازم رعايت نشود. علاوه بر اين، به دليل عدم شناخت كافي از روشهاي دفاع و ايمني در بين مردم ترس و نگراني به وجود مي آيد.
پس بهترين روش دفاع اتمي، بالا بردن سطح اطلاعات دفاعي مردم است.
وقتي ماده سمي از راه دهان وارد بدن مي شود با توجه به قدرت و نوع سم مصرف شده ، بعد از مدتي شروع به ايجاد علائم و نشانه هايي در شخص مي كند كه اين علائم با توجه به نوع سم ، نسبت سم مصرفي به جثه شخص و طول مدتي كه سم خورده شده متغير است. در محيط ما مواد بسياري وجود دارند كه مي توانند موجب مسموميت از راه گوارشي گردند ، اين مواد به پنج دسته قابل تقسيم مي باشند و عبارتند از :
الف) مسموميت غذائي ب) مواد شيميايي سوزاننده ج) داروها د) مواد نفتي ه ) گياهان سمي
در هنگام مسموميت با هر كدام از مواد ، علائم خاص آن ظاهر مي شود كه ما مي توانيم تا حدودي نوع سم رااز روي علائم تشخيص دهيم. لازم به ذكر است كه بيشترين موارد مسموميت گوارشي بوسيله داروهاي موجود در خانه و نيز مواد نفتي ايجاد مي شود ، به همين علت بايد در مورد نگهداري مواد مذكور دقت عمل بيشتري بعمل آورد.
كمكهاي اوليه :
اصول كلي اين اقدامات بر اساس بازكردن راههاي هوايي و برقرارنمودن تنفس ، گردش خون و رقيق كردن سم بدون تلف كردن وقت و رساندن مريض به مركز پزشكي مجهز مي باشد. البته چگونگي انجام اين موارد در حالتهاي مختلف فرق مي كند . بعنوان مثال كمكهاي اوليه براي شخصي كه هوشيار است و با ما همكاري لازم را دارد با فرد غير هوشيار فرق مي كند و ما نمي توانيم همان اقدامي را كه براي فرد هوشيار انجام مي دهيم براي فرد غير هوشيار نيز انجام دهيم . براي اختصار مطلب در اينجا فقط طريقه برخورد با مسموم هوشيار را ذكر مي كنيم :
1- از باز بودن مجاري تنفسي ، برقراري تنفس و ضربان قلب اطمينان حاصل كنيد .
2- بوسيله واداركردن مسموم به خوردن مقداري آب يا شير سم را رقيق كنيد .
3- مريض را وادار به استفراغ كنيد . البته توجه داشته باشيد كه اين كار را در مواقع مسموميت با نفت و مواد اسيدي و قليايي انجام ندهيد .
4- وضعيت بيمار بايد بگونه اي باشد كه از برگشت مواد استفراغ شده به داخل ريه ها جلوگيري كند .
گازهاي سمي اساساً منواكسيد كربن و گازهاي جنگي و بخارهاي ناشي از مايعات فرار (چون نفت، بنزين، مايعات سبك، سريشهاي پلاستيكي، سقز و رنگها) مي باشند كه سالانه تلفات جاني زيادي دراثر مسموميت را فراهم سازند بعنوان مثال :
1- منواكسيد كربن و دي اكسيد كربن ناشي از سوختن ذغال (در كرسي و بخاري) و يا اگزوز ماشينها .
2- گازهاي آمونياك و دي اكسيد گوگرد و كلر مورد مصرف در يخ سازيها و تصفيه آب .
3- گازهاي بيهوش كننده مثل اتر، كلرفرم، اكسيد نيترو و غيره .
كه هركدام از اين مواد با توجه به نوع و مقدار مصرف موجب ايجاد علائم خاصي مي شوند . سوزش چشم و گلو از مشخصات بارز از اين سمها است .
كمكهاي اوليه :
كمكهاي اوليه كه براي اين مسموميتها انجام مي گيرد عبارتند از :
1- دور كردن مسموم از منبع سم
2- برقراي و كنترل تنفس
3- شل كردن لباسهاي شخص مسموم
4- انتقال به مركز درماني
توجه : بدليل خطر مسموميت امدادگر، در صحنه آلوده به گازهاي سمي حفاظت شخصي در جلوگيري ازمسموميت تنفسي حائز اهميت است
مشخصات وب
 موضوعات پرستاری ، پزشکی و بهداشت جسمی و روانی, ورزش و سلامت معنوی اجتماعی
موضوعات پرستاری ، پزشکی و بهداشت جسمی و روانی, ورزش و سلامت معنوی اجتماعیدرباره وبلاگ نويس:
" شاگرد مکتب عشقم و نه چیز دیگری"
سید ناصر لطفی فاطمی
متولد:1345 تهران
تحصیلات: فارغ التحصیل رشته اتاق عمل 1365، اخذ کارشناسی رشته پرستاری 1373
کارشناسی ارشد آموزش پرستاری گرايش داخلي-جراحي 1377
دکترای تخصصی پرستاری
پژوهشگر حوزه پرستاری، کوچینگ سلامت، مدیتیشن ، طب مکمل و فلسفه پزشکی
سوابق کار بالینی و اجرایی و آموزشی:
قریب سی سال سابقه کار بالینی در بخشهای اتاق عمل، سی سی یو ، اورژانس ، پیوندکلیه ، خدمات پرستاری و سوپر وایزر آموزشی
مدرس دانشکده های پرستاری و پیراپزشکی دانشگاه آزاد اسلامی
مربی مهارتهای سالم زیستن و مشاوره ازدواج
مربی مهارتهای زندگی
کوچینگ سلامت و مراقبت معنوی
مربی دوره های حمایت روانی از بازماندگان حوادث غیر مترقبه
مدرس دوره های خلاقیت در پرستاری
کارشناس اسبق اداره نظارت بردرمان خراسان رضوی
عضو منتخب دومین شورای اجرایی هلال احمر خراسان
عضو مجمع مدرسین دوره های بازآموزی دانشگاه علوم پزشکی مشهد
مدرس دوره های امداد ونجات سازمان هلال احمر
مدرس رسمی مدیریت بحران و پدافند غیر عامل
همکاری علمی آموزشی با فدراسیون پزشکی ورزشی
پژوهشگر در زمينه طب آلترناتيو و مكمل-هومیوپاتی- ناچروپاتی(طبیعت درمانی)-فرادرمانی-ریکی و یوگا
مربی ماساژ درمانی (یومی هی تراپی- رفلکسولوژی- شیاتسو)
مولانا شناسی
ساير علاقمندي ها: مطالعه -ورزش-شكار و تيراندازي
مربی و داور رسمی فدراسیون تکواندو جمهوری اسلامی
موضوعات وب
- Hypnotism & mind healing
- سروش های معنوی
- هیپنوتیزم و درمانهای ذهنی
- تمرینات معنوی
- Stress
- استرس
- psychology
- Alternative & traditional medicine
- طب آلترناتیو ، طب گیاهی وسنتی
- Herbal medicine
- Nutrition
- تغذیه
- Life skills
- اجتماعی و مهارتهای زندگی
- Spiritual healing
- درمانهاي عرفاني - هاله هاي انرژي- چاكراها
- chakra – aurea
- Neuorology
- Internal medicine
- بیماریهای داخلی - اعصاب
- anaesthesia
- اتاق عمل- جراحی - بیهوشی-پرستاري
- nursing
- Surgery – operation room
- طب ورزشی
- Sport medicine
- Urinary tract
- دستگاه ادراری
- ماساژ و لمس درمانی
- Massage therapy
- Cardiovascular disease
- بیماریهای قلبی عروقی
- Respiratory tract
- دستگاه تنفسی
- Musclo-skeletal system
- سیستم اسکلتی
- Body-mind health
- بهداشت جسمی و روانی
- First aids
- کمکهای اولیه و امداد
- pharmachology
- يادداشتهاي يك دوره گرد
- تکواندو وهنرهای رزمی
- عکس ها و خاطره ها
- پوست و مو
- اصول و فنون عملکرد فرد سیار اتاق عمل
- تجهیزات پزشکی
- هویت اجتماعی و فعالیتهای صنفی
پیوندها
- my lovely dreams ( وبلاگ دخترم)
- موسسه پرستاري نگين سلامت
- عليرضا مقدم فر
- پرستار كوچولو
- سايت اطلاعات دارويي
- گياهان دارويي و داروهاي گياهي
- ابزار جراحي
- ايران مديكال
- موسسه پرستاري تبسم
- همه چيز در مورد كاراته
- دكتر آزمنديان
- مسافر زمان
- هد نرس سي سي يو
- دسترسي به كتاب پرستاري كل نگر
- holistic nursing
- Online CPR/BLS Certification
- هفته نامه سپيد
- رابطه خودشناسي با سلامت
- شریعتی درتنهایی من
- دلتنگ
- هیپنوتراپی
- herbal medicine infomation
- ساحل آرامش
- يك پرستار
- مديريت ايمني و بهداشت زنجان
- سنگ درمانی
- دست نوشته ها
- دکتر روحانی (انجمن هیپنوتیزم بالینی)
- رهگذر
- هستي
- پرستاری و سلامت
- سلام زبان
- شفاي جسم و ذهن
- پزشكي ذهن و بدن
- كتابخانه ديجيتال كشور
- Catalogue: Medical Encyclopedias
- رنگين كمان عشق ما
- مجله الكترونيكي سلامت
- بانک جامع مقالات روانشناسی و مشاوره
- اورژانس هاي هوميوپاتي
- يومي هي تراپي
- مركز بين المللي ماساژ ايران
- طب پارسی
- Acupuncture and Chinese Medicine
- طب سنتی ایرانی و گیاهان دارویی
- اطلاع رسانی مدیریت بحران ایران
- مجله اینترنتی مدیریت بحران و سوانح
- پایگاه اینترنتی مرجع ماساژدرمانی و آروماتراپی
- alternative therapy
- آکادمی هنرهای رزمی تکواندو
- انجمن طب سوزنی بریتانیا
- انجمن طب سوزنی وطب شرقی امریکا
- آکادمی طب سوزنی امریکا
- روانشناسی هاشملو
- پرستاری در مدکلیپس
آرشیو وب
- اسفند ۱۴۰۳
- اردیبهشت ۱۴۰۳
- آذر ۱۴۰۲
- خرداد ۱۴۰۲
- اردیبهشت ۱۴۰۲
- بهمن ۱۴۰۱
- مرداد ۱۴۰۱
- تیر ۱۴۰۱
- اسفند ۱۴۰۰
- بهمن ۱۴۰۰
- آذر ۱۴۰۰
- مهر ۱۴۰۰
- شهریور ۱۴۰۰
- مرداد ۱۴۰۰
- تیر ۱۴۰۰
- خرداد ۱۴۰۰
- اردیبهشت ۱۴۰۰
- اسفند ۱۳۹۹
- شهریور ۱۳۹۹
- مرداد ۱۳۹۹
- خرداد ۱۳۹۹
- اردیبهشت ۱۳۹۹
- اسفند ۱۳۹۸
- بهمن ۱۳۹۸
- فروردین ۱۳۹۸
- آبان ۱۳۹۷
- اسفند ۱۳۹۶
- دی ۱۳۹۶
- اسفند ۱۳۹۵
- بهمن ۱۳۹۵
- آذر ۱۳۹۴
- مهر ۱۳۹۴
- مرداد ۱۳۹۴
- تیر ۱۳۹۴
- اردیبهشت ۱۳۹۴
- فروردین ۱۳۹۴
- آرشيو